Por: Anat Galor, MD
La doctora Galor basó este artículo en la conferencia que impartió durante el Simposio de Uveítis del XXXVIII Curso Interamericano de Oftalmología Clínica de 2016.
Presentación del Caso 1:
Un hombre caucásico, de 55 años, se presentó a la clínica oftalmológica con el ojo izquierdo rojo y adolorido, malestar que tenía desde hacía cuatro semanas. Su historial ocular pasado fue significativo para el uso de lentes de contacto blandos y una alta miopía con una historia de desprendimientos de retina en estado post vitrectomía y reparación de bucle escleral en ambos ojos, 15 años antes.
El historial médico fue significativo en lo que respecta a cefaleas en racimo y sinusitis. En el momento de su presentación, la agudeza visual fue de 20/25 en el ojo derecho y de 20/40 en el ojo izquierdo. La presión intraocular fue normal en ambos ojos.
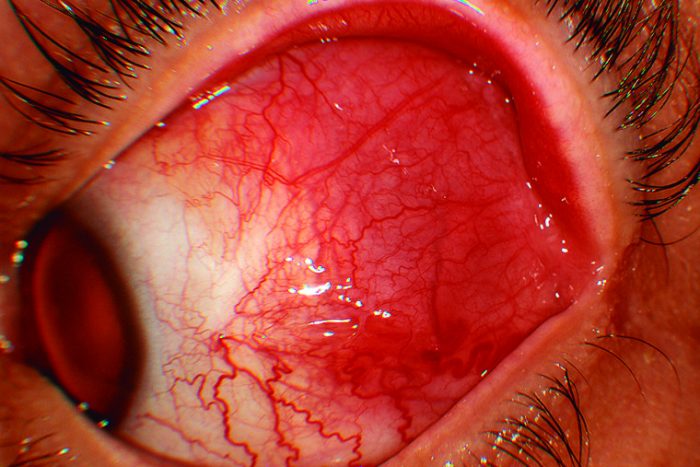
La conjuntiva del ojo derecho estaba blanca y sin irritación mientras que el ojo izquierdo recibió 2 inyecciones, especialmente, una superior, temporalmente, sin blanqueamiento ni motilidad (Figura 1).
El examen por ultrasonografía modo B, mostró un área localizada ecolúcida, detrás del bucle escleral, consistente con inflamación o fluido.
Con base en la presentación clínica y de imágenes digitales, se estableció un diagnóstico definitivo de escleritis anterior y posterior.
En general, la escleritis inflamatoria (o autoinmune), es más común que la escleritis causada por una infección o reacción a medicamento. El peligro de asumir que la escleritis se debe a inflamación, es que una grave infección escleral se puede perder.
Características clínicas: Las características clínicas de la escleritis incluyen: dolor sin blanqueamiento, enrojecimiento sin movilidad, coherente con la participación de los vasos epiesclerales profundos. La escleritis puede tener una variedad de presentaciones clínicas, incluyendo: difusa anterior, nodular, necrotizante y escleritis posterior. Además, otras áreas del ojo pueden estar involucradas, siendo el área más común, la córnea, en forma de queratitis periférica. Al evaluar a un paciente con escleritis, el médico debería obtener un historial que incluyera la presencia de trastornos autoinmunes, antecedentes de cirugía ocular (reciente o remota), trauma ocular (penetrante o no penetrante)
y la inmunosupresión.
Diagnóstico diferencial: Una consideración importante en la escleritis es la causa subyacente de la enfermedad; es decir, saber si la enfermedad es generada por inflamación, infección o por reacción tóxica a un medicamento. En general, la escleritis inflamatoria (o autoinmune), es más común que la escleritis causada por una infección o reacción a medicamento. El peligro de asumir que la escleritis se debe a inflamación, es que una grave infección escleral se puede perder. Aunque menos común, la escleritis infecciosa es una emergencia, que pone en peligro la visión y el pronóstico puede ser malo. En un estudio, la escleritis infecciosa fue asociada con la pérdida de visión funcional en aproximadamente el 50% de los pacientes y la pérdida de un ojo (debido a evisceración o enucleación, a fin de controlar la infección y/o eliminar el dolor) en alrededor de un 25%.1 Debido a su gravedad y a que la terapia inmunosupresora dirigida contra un caso diagnosticado erróneamente puede empeorar la infección, las causas infecciosas deben ser consideradas en todos los casos de escleritis. Los factores de riesgo de escleritis infecciosa, incluyen cirugía y trauma; la presentación de la escleritis, sin embargo, puede ocurrir días o años después de un procedimiento quirúrgico. Un retraso en el tiempo entre la cirugía y la infección es comúnmente encontrado después de la cirugía de pterigión.1 Una mayoría de pacientes (~90%) con escleritis infecciosa, presentan ya sea necrosis o absceso.1
Volviendo a nuestra presentación del Caso 1:Mientras que nuestro paciente tuvo una historia de cirugía ocular en forma de vitrectomía y bucle escleral 15 años antes, la necrosis o absceso, no fueron detectados en el examen clínico. Por lo tanto, nuestro paciente fue tratado por la escleritis supuestamente causada por inflamación. Los agentes anti-inflamatorios orales, no esteroideos (AINE), son el tratamiento de primera línea para la escleritis anterior no necrotizante y que no está asociada con una enfermedad sistémica auto-inmune. En un estudio, aproximadamente un tercio de los pacientes con escleritis fueron exitosamente tratados solo con AINE.2 Factores de pronóstico para el tratamiento exitoso de la escleritis con AINE incluyeron: edad (≤54 años), poca demora entre los síntomas y la presentación del paciente, enfermedad anterior unilateral, un bajo grado de inflamación escleral, sin complicaciones oculares y ninguna enfermedad sistémica asociada.2 Por el contrario, los factores de riesgo de fracaso incluían enfermedad posterior y necrotizante. De hecho, la escleritis necrotizante es una contraindicación para los AINE ya que esta presentación requiere de una terapia más dirigida, ya sea hacia la inflamación o hacia la infección.
En nuestro caso, el paciente presentaba escleritis unilateral anterior (y posterior), sin complicaciones sistémicas u oculares. Por lo tanto, decidimos tratarlo con 800 mg de ibuprofeno tres veces al día. Dos semanas más tarde, regresó con menos dolor y enrojecimiento. Los resultados de la ultrasonografía también mejoraron. Se añadieron corticoesteroides tópicos para abordar la inyección persistente. El examen continuó mejorando durante 1 mes. Sin embargo, el paciente interrumpió luego el ibuprofeno con empeoramiento del dolor y del enrojecimiento tal como se observó un mes después. Luego, el paciente abandonó las visitas de seguimiento y cuando regresó a los tres meses, se notó un absceso bajo la conjuntiva inferior temporal (Figura 2). El paciente fue sometido a una intervención quirúrgica con extirpación del bucle escleral e irrigación de los tejidos con antibióticos. El examen microbiológico reveló que el organismo infeccioso era mycobacterium chelonae/abscessus. Nuestro paciente se recuperó, manteniendo una buena agudeza visual en todo momento. De hecho, en un estudio anterior, encontramos que la buena agudeza visual en la presentación fue el indicador más importante de un buen pronóstico.1
Agentes patógenos: La Pseudomona aeruginosa es la causa más común de escleritis infecciosa, responsable del 85% de los casos.1 Otras causas bacterianas incluyen: Streptococcus, Staphylococcus, Haemophilus, Enterobacter, y Propionibacterium. Los amebianos (p. ej. Acanthamoeba) y hongos (por ej. Nocardia, Fusarium, Aspergillus y Candida) cuyas causas son menos comunes. Mycobacterium chelonae acidorresistente, en particular, ha sido asociado conuna historia de cirugía de la retina, específicamente de bucle escleral.3 Los virus incluyendo el virus del herpes simple (VHS) y el virus de la varicela zóster (VVZ) también pueden causar escleritis.
Manejo: El primer paso en el manejo de escleritis infecciosa, es realizar el diagnóstico correcto; el segundo paso es erradicar la infección con una combinación de asistencia médica y a veces, métodos quirúrgicos. Las terapias médicas incluyen agentes antimicrobianos tópicos, sistémicos y/o subconjuntivales, dirigidos contra agentes patógenos presuntos o comprobados. Además, el desbridamiento y drenaje del tejido necrótico o con absceso, puede reducir la carga microbiana y habilitar los anti infecciosos para que logren su cometido. La crioterapia también es a menudo utilizada como coadyuvante de la terapia médica. Cualquier aditamento, tal como un bucle escleral infectado, debe ser eliminado. Recientemente, la terapia fotodinámica con rosa de Bengala ha sido utilizada con éxito en los casos de escleritis y queratitis recalcitrantes.
LA PSEUDOMONA AERUGINOSA ES LA CAUSA MÁS COMÚN DE ESCLERITIS INFECCIOSA, RESPONSABLE DEL 85% DE LOS CASOS. OTRAS CAUSAS BACTERIANAS INCLUYEN: STREPTOCOCCUS, STAPHYLOCOCCUS, HAEMOPHILUS, ENTEROBACTER, Y PROPIONIBACTERIUM. LOS AMEBIANOS.
Presentación del Caso 2: Una mujer caucásica de 77 años se presentó a la clínica oftalmológica con el ojo derecho rojo y adolorido desde hacía una semana. Su historial ocular y médico pasados eran no significativos. Informó que no había mejorado con los corticosteroides tópicos y que había tenido una mejora parcial con un AINE. En su presentación, la agudeza visual fue de 20/25 en el ojo derecho y de 20/20 en el ojo izquierdo. La presión intraocular fue normal en ambos ojos. La conjuntiva del ojo derecho recibió 2+ inyecciones difusas sin blanqueamiento ni motilidad (Figura 3), mientras que el ojo izquierdo estaba blanco y sin irritación. La ultrasonografía tipo B, fue anodina. Con base en la presentación clínica, se estableció un diagnóstico final de escleritis anterior. En un ulterior examen de los síntomas, el paciente reiteró sentirse mal, con dolor nasal o congestión y dificultad para tragar. Durante el examen clínico, su nariz estaba roja e inflamada (Figura 4).
Diagnóstico diferencial: Aproximadamente el 50% de los pacientes con escleritis tienen una enfermedad del sistema asociada. La asociación sistémica más común, es la artritis reumatoide, encontrada en aproximadamente el 15-33% de los casos, seguida por vasculitis (7%-19%), lupus eritematoso sistémico, enfermedad inflamatoria intestinal (4%-7%), y policondritis reincidente (3%-7%).4 La mayoría de los pacientes ya acarrean su diagnóstico sistémico en el momento de la presentación de la escleritis pero con menos frecuencia, la escleritis puede ser la primera manifestación de una enfermedad sistémica. En nuestro caso, dada la participación nasal, nuestro limitado diferencial incluía granulomatosis de Wegener con poliangeitis, policondritis recurrente, sífilis y condritis infecciosa. El chequeo de nuestro paciente resultó positivo en lo que se refiere a lo elevado de los reactantes de fase aguda, incluyendo las plaquetas (536K), la tasa de sedimentación de eritrocitos (7 mm/h) y la proteína C-reactiva (7.6 mg/L) y anemia leve (hematocrito 31%). Los estudios de sífilis y de vasculitis y el examen orbital por tomografía computadorizada, fueron todos negativos. De esa forma, llegamos a un diagnóstico definitivo de la escleritis, asociada con policondritis recurrente.
Tratamiento: Los corticosteroides sistémicos son la opción preferida para la escleritis asociada con una enfermedad sistémica autoinmune. En nuestro paciente, se iniciaron con una dosis de prednisona a 60 mg una vez al día y continuó con esta dosis hasta que su enfermedad se calmó 2-4 semanas. Entonces, comenzamos con un lento tratamiento con esteroides con reducción progresiva. El objetivo de la terapia es lograr calmar la enfermedad con una dosis de prednisona a 10 mg al día, o menos, sin efectos secundarios asociados a esteroides. Dado que nuestra paciente experimentó recurrencia de la enfermedad con 20 mg de prednisona diarios, fue iniciada en un agente ahorrador de esteroides. Hay varios agentes que pueden ser utilizados: incluyendo anti-metabolitos (metotrexato, azatioprina, micofenolato), inhibidores de la célula T (ciclosporina, tacrolimus), biológicos (agentes anti-factor de necrosis tumoral) y agentes alquilantes. En nuestro caso, iniciamos a la paciente con azatioprina, lo cual nos permitió reducir sus corticoesteroides a una dosis aceptable. Los agentes ahorradores de esteroides deben ser recetados por una persona que se sienta cómoda con su manejo, lo cual incluye la necesidad de supervisión sistémica cada 2-3 meses (conteo sanguíneo completo, amplio panel metabólico). Ninguna de las drogas funciona al 100% del tiempo y cada una tiene su propio perfil de efectos secundarios. Por lo tanto, la terapia se adapta a las necesidades individuales de cada paciente, considerando tanto su enfermedad ocular, como la sistémica. En general, los agentes alquilantes se reservan para aquellos con enfermedad ocular (p. ej., escleritis necrotizante) o enfermedad sistémica (p. ej., vasculitis) graves.
Puntos importantes de recordar: La escleritis es una grave enfermedad ocular que debe ser diagnosticada y manejada apropiadamente. El primer paso es diferenciar entre escleritis infecciosa y escleritis inflamatoria. En los casos de escleritis infecciosas, una terapia adyuvante en forma de crioterapia, cirugía o terapia fotodinámica, es a menudo necesaria, en conjunción con el tratamiento médico adecuado. En los casos de escleritis inflamatoria, el tratamiento debería ser personalizado, tanto para el estado ocular, como para el estado sistémico.
Referencias
- Hodson KL, Galor A, Karp CL, et al. Epidemiology and visual outcomes in patients with infectious scleritis. Cornea 2013;32(4):466-72.
- Sainz de la Maza M, Molina N, Gonzalez-Gonzalez LA, et al. Scleritis therapy. Ophthalmology 2012;119(1):51-8.
- Ramenaden ER, Raiji VR. Clinical characteristics and visual outcomes in infectious scleritis: a review. Clin Ophthalmol 2013;7:2113-22.
- Bernauer W, Pleisch B, Brunner M. Five-year outcome in immune-mediated scleritis. Graefes Arch Clin Exp Ophthalmol 2014;252(9):1477-81.