Por Michelle Stephenson, editora colaboradora

La edad y el error refractivo son los principales factores cuando los cirujanos consideran este procedimiento.
La extracción del cristalino transparente o el intercambio de lentes refractivas han cobrado popularidad en los últimos años para el tratamiento de pacientes con altos grados de miopía, hipermetropía y astigmatismo, que no son candidatos a la cirugía refractiva con láser. Además, el tratamiento de la presbicia con intercambio de lentes refractivas (RLE, por su sigla en inglés) corrige los errores refractivos, al tiempo que elimina la necesidad de una cirugía de cataratas.
“A medida que las tecnologías han avanzado, la población de pacientes ha aumentado”, dice el cirujano Y. Ralph Chu, de la ciudad de Bloomington, en Minnesota. “Ahora podemos ofrecer una visión de lectura a partir del RLE, lo que no siempre se puede hacer con LASIK a los pacientes présbitas. Sin embargo, al realizar el RLE en miopes, debemos estar conscientes y discutir los riesgos de los problemas de retina con estos pacientes – lo que resulta más fácil hacerlo con los hipermétropes que no son candidatos a LASIK. Actualmente, las opciones de presbicia con implantes de lentes han ampliado la base de pacientes para el RLE”.
Agrega que la calidad de la visión puede ser mejor con RLE que con LASIK, especialmente para pacientes con ciertos tipos de astigmatismo o grados más altos de miopía o hipermetropía. “Eso nutre gran parte de la conversación: en los EE.UU., LASIK también está limitado en el sentido de que no trata la presbicia más allá de ofrecer monovisión; entonces, cuando los pacientes quieren algo más que la visión de lejos, el RLE entra en la conversación”, agrega el Dr. Chu.
Según Daniel Durrie, MD, en la práctica en Overland Park, Kansas, el RLE y la cirugía refractiva con láser son para diferentes poblaciones de pacientes. “La corrección de la visión con láser, ya sea SMILE, LASIK o PRK, es realmente para errores refractivos congénitos, como la miopía, el astigmatismo y ciertos niveles de hipermetropía, con los que nace la persona”, dice. “Los cirujanos no empiezan a pensar en el RLE hasta que un paciente es présbita. Creo que se debería discutir con los pacientes mayores de 43 años porque, muchas veces, lleva un par de años para que la persona tome la decisión de someterse a este tipo de cirugía, porque no había pensado en reemplazar sus lentes y tampoco sabía que esto sería una opción”.
¿Quién es un buen candidato para RLE?
El Dr. Chu señala que los principales candidatos para el intercambio de lentes refractivas son aquellos pacientes que están fuera de la categoría LASIK. “Los hipermétropes más altos son los principales porque no son los mejores candidatos a LASIK”, dice. “Además, buenos candidatos al RLE, generalmente, tienen más de 50 años de edad porque las LIOs ofrecen corrección de la presbicia”.
El Dr. Chu es cauteloso con los miopes más bajos (-2 D o menos) porque estos pacientes ya tienen un buen rango de visión de cerca, y las tecnologías de implantes de lentes todavía cuentan con el riesgo de algunas disfotopsias y problemas de visión nocturna. “En nuestra práctica no es una contraindicación absoluta, pero hay una larga discusión sobre las posibles compensaciones y evaluaciones en pacientes con bajos grados de miopía”, dice.
John Hovanesian, MD, en la práctica en Laguna Hills, observa dos criterios al considerar el RLE como una opción: edad y error refractivo. “A veces, un paciente mayor, que es un +3 D o +4 D, es un mejor candidato para RLE que para cirugía refractiva con láser”, dice. “Incluso si el error refractivo está dentro de la indicación etiquetada de láser, la calidad de la visión con LASIK hipermetrópico puede no ser buena. Además, se podría argumentar que el umbral desciende incluso por debajo de +4 D, especialmente con la edad avanzada. A medida que el paciente se acerca a los 50 años de edad, los procedimientos con láser hipermetrópicos realmente son menos satisfactorios. Hay excepciones, pero la mayoría de los pacientes tienen algún síndrome del cristalino disfuncional o signos de cataratas tempranas que indican la dirección en la que va su visión. Obviamente, la acomodación ya se ha perdido parcialmente a los 50 años, y la claridad del cristalino también empieza a reducirse; es entonces, cuando empezamos a pensar en el RLE”.
Para pacientes con niveles más altos de miopía, la decisión de acudir al RLE debe ponderarse frente al riesgo de desprendimiento de retina. “Sin embargo, la mayoría de los pacientes que son altamente miopes (en el rango más allá de donde LASIK funciona bien) tienen un desprendimiento de vítreo posterior que ha ocurrido anteriormente”, dice el Dr. Hovanesian. “Y cualquier paciente que se somete a una cirugía basada en lentes, habiendo tenido un desprendimiento previo del vítreo, tiene un riesgo significativamente menor de desprendimiento de retina. Por lo tanto, aunque el dogma tradicional es que los miopes más altos tienen un riesgo mayor de desprendimiento de retina, ese no siempre es el caso si han tenido un desprendimiento de vítreo posterior”.
El Dr. Durrie agrega que los pacientes que son buenos candidatos para el RLE necesitan tener una película lagrimal sana y ninguna otra comorbilidad ocular que les impida curarse bien. Esto incluye una iritis significativa, guttata corneal u otras afecciones que harían que el cirujano se lo pensara dos veces antes de operar ese cristalino o esa córnea. “El glaucoma no controlado y la diabetes no controlada también son contraindicaciones para el procedimiento”, añade. “A veces, combinamos los procedimientos de MIGS con RLE, pero, en general, el paciente necesita un ojo sano, una película lagrimal sana y expectativas realistas”.
El Dr. Durrie se sometió al RLE en su ojo no dominante hace 12 años para mejorar su visión cercana; hace dos meses, se sometió al RLE con una lente ajustable a la luz en su ojo dominante porque estaba empezando a tener una visión de lejos reducida. “Todavía era 20/20 mejor corregido; así que me considerarían un RLE, no una catarata”, dice. “Estaba llegando al punto en que mi calidad de visión no era tan buena, por ello, acabo de cambiar mi lente y, ahora, no necesito anteojos para nada. Otro beneficio es que el RLE previene las cataratas, lo que es una gran revelación (para el paciente). Podemos reemplazar su lente, mejorar su visión de lejos y de cerca, y prevenir las cataratas. Muchos pacientes no se dan cuenta de que una vez que se hayan reemplazado el cristalino, no pueden tener cataratas”.
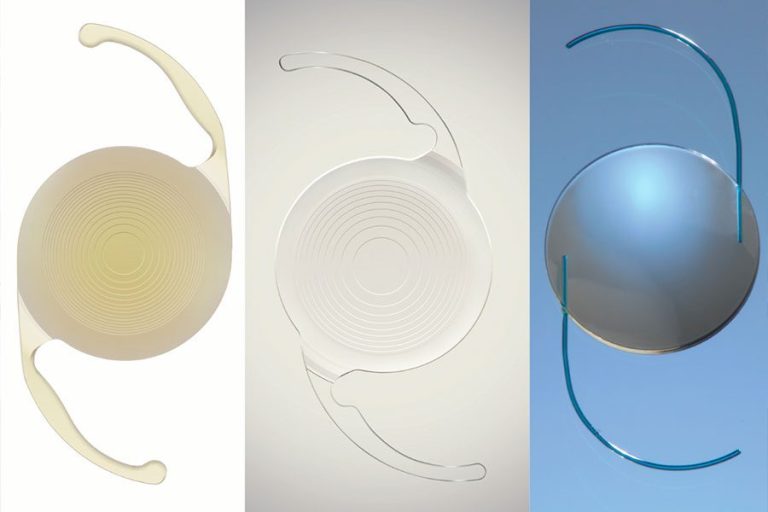
Se puede utilizar cualquier LIO premium para el intercambio de lentes refractivas. Algunos cirujanos que realizan cirugía de cataratas premium también hacen el RLE. “Si no está realizando una cirugía de cataratas premium, probablemente no pensará en reemplazar el cristalino del paciente que aún no tiene cataratas; por tanto, el crecimiento de la práctica generalmente proviene de lentes premium”, dice el Dr. Durrie. “O, puede ir hacia otro lado, donde un cirujano refractivo hace cirugía refractiva corneal, lentes de contacto implantables y luego decide entrar en el intercambio de lentes refractivas. He visto varias clínicas haciendo eso últimamente, en las que invitaron a un cirujano para hacer esos procedimientos de lentes o actualizaron las habilidades de residencia hacia el reemplazo de lentes. Algunos cirujanos refractivos puramente corneales que han estado desarrollando sus prácticas, ahora están agregando el RLE”.

ICLs
El Dr. Hovanesian señala que la cirugía refractiva láser y el RLE no son las únicas opciones para los pacientes. “La decisión entre ambas no es binaria porque hay una opción intermedia con la lente de contacto implantable”, señala. “Las IOLs fáquicas han existido durante décadas, pero un avance reciente – la Staar ICL – ha hecho que sean aún más agradables para el paciente. El modelo EVO (aprobado en los EE.UU.) tiene una abertura en el centro de la lente que evita la necesidad de realizar una iridotomía periférica: es un procedimiento que no necesita repetirse.
“Muchos cirujanos están haciendo esas secuenciales bilaterales el mismo día”, continúa el Dr. Hovanesian, “y algunos las están realizando en el quirófano del consultorio en lugar del hospitalario, lo que significa que podemos reducir parte de los costos de anestesia y las tarifas de las instalaciones, haciendo con que sean más asequibles y casi tan simple como el LASIK, porque es bilateral y el mismo día”.
Las ICLs solo están aprobadas en los EE.UU. para pacientes miopes. Según los usuarios, ofrecen la ventaja de una mejor visión de calidad, especialmente para correcciones más altas. “Con LASIK, las correcciones más altas tienen un riesgo más significativo de causar aberraciones que degradan la calidad de la visión”, agrega el Dr. Hovanesian. “Con la ICL, esos pacientes están en el punto óptimo para esa tecnología, y realmente logran una mejor visión no corregida después de la cirugía que su visión mejor corregida antes de la cirugía ¡Eso es una gran revelación!”
Pros y Contras del RLE
Según el Dr. Chu, la principal desventaja del RLE es emparejar la tecnología de la LIO adecuada a las necesidades del paciente.
Con la multitud de opciones de lentes intraoculares – que incluyen LIOs monofocales, con profundidad de foco extendida, ajustables a la luz y adaptables, así como las multifocales –, la educación preoperatoria se convierte en el componente más crítico para elegir el RLE para un paciente. Comprender las necesidades del estilo de vida del paciente, si tolera o no la monovisión, también ayuda a guiar qué opciones de lentes son una posibilidad y, también, si de hecho es un buen candidato al intercambio de lentes refractivas. “Por lo tanto, no se trata solo de observar la edad y el grado de error refractivo de un paciente, sino de comprender las fortalezas y debilidades de cada una de las tecnologías de lentes disponibles y adaptarlas a las necesidades específicas del estilo de vida y las demandas visuales de cada paciente”, dice.
A medida que las opciones de LIO han mejorado y la cirugía se ha vuelto más segura. Esto ha permitido que más pacientes sean candidatos para la cirugía de reemplazo de lentes a edades más tempranas y en etapas más tempranas de su jornada del síndrome del cristalino disfuncional. “Debido a esto, capacitar al personal de la clínica y mantenerse al día con los avances en las tecnologías han sido la parte más desafiante de una práctica quirúrgica”, agrega el Dr. Chu.
Otra desventaja es que es más invasivo que la cirugía refractiva láser, y la mayoría de los cirujanos operan un ojo a la vez. “Tiene todas las complicaciones potenciales de un procedimiento intraocular, como el desprendimiento de retina y la endoftalmitis, lo que no representa un riesgo significativo con PRK y LASIK”, agrega el Dr. Hovanesian.
Si bien tiene algunas desventajas, también tiene algunos beneficios significativos, dicen los defensores. Una ventaja es que es el último procedimiento ocular que la mayoría de los pacientes necesitarán. “Es muy preciso, evita la necesidad futura de cirugía de cataratas y puede dar al paciente una multifocalidad o un rango de visión que LASIK no puede”, dice el Dr. Hovanesian. “LASIK es un activo depreciable para el paciente. A medida que el cristalino se vuelve más maduro, la calidad de la visión cambia, la refracción puede cambiar y el paciente puede perder la acomodación. Mientras que con un procedimiento basado en lentes, como el RLE, la calidad de la visión generalmente mejora inmediatamente y se mantiene así de buena de por vida. Los pacientes no tienen que someterse a una cirugía futura, la mayoría de ellos están muy satisfechos con el rango de visión no corregida que pueden lograr”.
Según el Dr. Chu, una ventaja del RLE es que un implante de lente se puede retirar e intercambiar si el paciente no puede adaptarse a los efectos secundarios visuales no deseados. El escenario típico implica el intercambio de una lente multifocal por una monofocal, debido a la intolerancia a la disfotopsia. Una lente ajustable a la luz también puede considerarse como una lente de repuesto en esta situación. “Los intercambios son más sencillos cuando se realizan antes de la capsulotomía YAG; sin embargo, también pueden realizarse después de este procedimiento”, explica.
El futuro
El Dr. Chu observa que los implantes de lentes han existido desde 1949. “Los pacientes siempre preguntan sobre la posibilidad de cambiar su lente actual si algo mejor apareciera en el futuro”, dice. “En este momento, lo más probable es que mi respuesta aún sea ‘no’, porque después de cierto tiempo se hace más difícil quitar la lente; además, la mayoría de las nuevas tecnologías de lentes requieren un saco capsular original para la estabilidad y buenos resultados. Les decimos a los pacientes que, por lo general, tenemos una oportunidad de colocarle la mejor lente para su ojo. Al principio, se las pueden cambiar; pero en el futuro, no espere que se pueda cambiar el implante de la lente como los neumáticos para nieve”.
En el futuro, el RLE puede seguir creciendo en popularidad.
“Más personas se están interesando por el intercambio de lentes refractivas porque es una solución para la presbicia”, dice el Dr. Durrie. “La presbicia es una enfermedad del cristalino, no de la córnea; por ello es que debe tratarse con un intercambio de lentes”.
El Dr. Durrie es consultor de RxSight.
El Dr. Chu es consultor de Carl Zeiss Meditec, Bausch and Lomb y RxSight.
El Dr. Hovanesian no tiene intereses financieros relevantes.