Los expertos comparten sus métodos y herramientas de examen al diagnosticar a pacientes con enfermedad del ojo seco
Por Andrew Beers, editor asociado
La enfermedad de ojo seco se utiliza como un término general para capturar los diversos signos y síntomas de alteraciones de la superficie ocular en los pacientes. No todos los pacientes experimentan los mismos problemas. Si una técnica de examen perfeccionara el diagnóstico de todos los pacientes con ojo seco, todos los oftalmólogos la usarían. Desafortunadamente, tal dispositivo no existe. Hay muchos cuestionarios, pruebas de ojo seco y herramientas que, en cambio, se emplean caso por caso.
Aquí, los médicos proporcionan los métodos que utilizan antes de decidir cómo tratar varias formas de ojo seco.
Métodos de diagnóstico
Diagnosticar el ojo seco puede ser tan simple como observar la superficie ocular y los párpados bajo la lámpara de hendidura, para detectar signos y síntomas. A veces, en casos más graves, los oftalmólogos recurren a otras pruebas para comprender mejor la patología subyacente. En la mayoría de los casos, los médicos proporcionan un examen de rutina a sus pacientes antes de seguir con las pruebas adicionales.
“Hacemos un examen rápido y completo buscando identificar los factores que contribuyen a los síntomas del paciente que se engloban dentro del ojo seco”, dice Anat Galor, MD, oftalmóloga del Sistema de Salud de la Universidad de Miami, en Florida. “Comenzamos con un examen externo, porque las afecciones de la piel periocular pueden contribuir a los síntomas del ojo seco, como la rosácea y otros tipos de dermatitis. Luego, observamos los párpados y las pestañas porque cosas como la blefaritis anterior y posterior pueden afectar los síntomas. Entonces, observamos la estabilidad de las lágrimas, la producción de lágrimas y la disrupción epitelial. Y, al mismo tiempo, estamos buscando bultos o protuberancias, ya sea en la conjuntiva, como una pinguécula o un pterigión en la córnea, como la degeneración nodular de Salzmann, porque cualquier problema anatómico puede provocar síntomas de sequedad.
“En general, llamamos los factores mencionados anteriormente factores nociceptivos”, continúa la Dra. Galor. “Lo que eso significa es que pueden desencadenar la activación de los nervios corneales (y conjuntivales), y esos nervios transmiten señales al cerebro, lo que provoca que un paciente sienta sequedad u otras sensaciones desagradables en sus ojos. Otro factor es que a veces los nervios mismos se vuelven anormales y contribuyen a los síntomas. La disfunción nerviosa puede ocurrir tanto en los nervios periféricos como en los centrales. Si la anomalía nerviosa se debe a una lesión o enfermedad, la llamamos neuropática; y, si no podemos identificar una lesión o enfermedad definitiva, lo llamamos nociplástico. Pero, en última instancia, todo se reduce a que los nervios están demasiado sensibles. Sin embargo, hay un lado opuesto, y a veces los nervios no son lo suficientemente sensibles y no responden adecuadamente a las señales en la superficie ocular. Y estos pacientes pueden terminar con una baja producción de lágrimas y tinción corneal, lo que se parece al ojo seco de otras causas; sin embargo, en este caso, el problema está en los nervios, y llamamos a esta afección queratitis neurotrófica. Si eso no es lo suficientemente complicado, las personas pueden tener una combinación de alteraciones nociceptivas, neurotróficas y neuropáticas, que ocurren al mismo tiempo. Seamos realistas, ¡los humanos somos complejos!
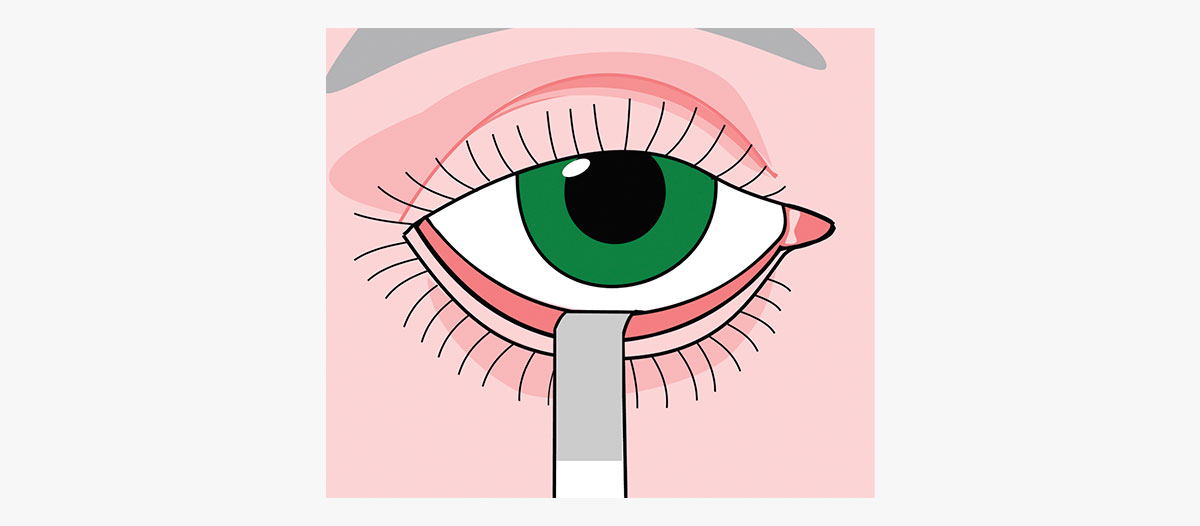
Aunque no todos utilizan las pruebas de Schirmer para pacientes con enfermedades de la superficie ocular, algunos médicos valoran su capacidad para ayudar a perfeccionar la diagnosis. Licencia Creative Commons: https://creativecommons.org/licenses/by-sa/3.0/deed.en.
Sí, los humanos somos complejos, y este es un reto que los médicos deben enfrentar al diagnosticar casos de ojo seco. Por lo tanto, para mantenerse al día con la complejidad de la biología humana, es recomendable disponer de un arsenal de pruebas y herramientas para el diagnóstico y la estadificación del ojo seco. Además del examen con lámpara de hendidura, algunos médicos todavía utilizan la prueba de Schirmer.
“Durante mi examen inicial, me gusta realizar la prueba de Schirmer”, dice Sezen Karakus, MD, profesora asistente de oftalmología en la Facultad de Medicina de la Universidad Johns Hopkins, en Baltimore. “Sé que es tradicional y no todos realmente creen que sea necesaria, pero sigo creyendo que esa información es útil, por diversas razones. Creo que es importante saber si los resultados de la prueba de Schirmer son bajos y monitorear desde dónde comenzamos y hacia dónde avanzamos. Mi técnico realiza la prueba de Schirmer, y puede que no siempre sea completamente confiable si no se realiza correctamente, si muestra un lagrimeo excesivo debido al lagrimeo reflejo o si se toca la córnea.”
En algunos casos, se utilizan gotas anestésicas para ayudar a realizar el examen. A la Dra. Karakus le parece útil usarlas al ejecutar la prueba de Schirmer, ya que le ayuda a determinar mejor si la enfermedad de Sjögren está presente. “Con un colirio anestésico, es importante saber cómo realizar la prueba”, dice. “Mis técnicos saben que deben aplicarlo lejos de la córnea del paciente y con los ojos cerrados, durante cinco minutos. Creo que esa información es importante. No es que lo haga cada vez que regresan para el seguimiento, sino en la visita inicial y, quizás, una vez al año, o si tenemos más consideraciones o sospechas sobre la enfermedad de Sjögren o una enfermedad autoinmune. Me gusta ver si está cambiando. Y también podría verse afectado por otras cosas.”
La Dra. Galor también utiliza gotas anestésicas en su arsenal, pero hace un seguimiento de sus pacientes después del examen, ya que el dolor podría persistir después de la instilación de las gotas oftálmicas. Esta evaluación forma parte de la prueba de función nerviosa que realiza. “Comprobamos la sensibilidad corneal para detectar un aumento o una disminución de la sensibilidad, evaluamos el dolor persistente después de la anestesia (lo que puede indicar una anomalía en el nervio central) y, en general, evaluamos si los síntomas y los signos se alinean, si los síntomas están fuera de proporción con los signos o si los signos están fuera de proporción con los síntomas”, dice. “Y, entonces, basados en ese examen rápido y completo, les decimos a los pacientes qué creemos que está causando sus síntomas y cómo tratarlos mejor. Aunque todos estos factores pueden englobarse dentro del síndrome del ojo seco, los tratamientos varían según el factor que los cause.”
La osmolaridad lagrimal y las pruebas de MMP-9 podrían usarse para ayudar a tomar decisiones sobre qué opciones de tratamiento emplear. La Dra. Karakus no realiza la medición de osmolaridad durante cada visita del paciente, pero le parece bastante útil contar con esa información en algunos casos. “La osmolaridad lagrimal es algo que pruebo a veces”, dice. “Además, aunque no creo que una prueba de MMP-9 deba ser parte de un examen de ojo seco el 100% del tiempo, ocasionalmente también me gusta usarla. No la realizo rutinariamente en la visita inicial. Me gustaría tener información sobre si la MMP-9 fue positiva. A veces, eso me ayuda a tomar ciertas decisiones con los tratamientos disponibles. Y puede que no lo haga en la visita inicial, pero en algún momento, nuestra decisión se basa en lo que vemos, y nuestra experiencia nos lleva hacia determinada dirección en términos de lo que podría estar sucediendo.”
Fluoresceína y Lisamina
Las doctoras Galor y Karakus también discutieron los métodos de tinción que usan y por qué. Aunque la tinción con rosa de bengala es una opción, ninguno de los médicos la utiliza rutinariamente para el diagnóstico del ojo seco.
“La tinción se usa siempre”, dice la Dra. Karakus. “El examen con lámpara de hendidura, la fluoresceína y la tinción verde de lisamina son partes indispensables de mi examen. En cada visita del paciente, realizo un examen completo con lámpara de hendidura y tinción completa con tinte vital.”
“En mi primera evaluación, uso fluoresceína y lisamina en el 100% de mis pacientes”, comparte la Dra. Galor. “Ambas al mismo tiempo. La fluoresceína me ayuda a ver la ubicación y las características de la tinción epitelial corneal, resalta la estabilidad o inestabilidad lagrimal, me permite evaluar anomalías anatómicas, como la conjuntivocalasia, y resalta el menisco lagrimal. El verde de lisamina me ayuda a buscar anomalías epiteliales conjuntivales y destaca la queratopatía del margen palpebral.”
La Dra. Karakus considera que la tinción es beneficiosa para detectar el nivel de gravedad del ojo seco en los pacientes. Usando la escala de clasificación SICCA, puede observar la tinción de la superficie para comprender mejor la condición de su paciente. “Hay diferentes sistemas de clasificación de tinción que se pueden adaptar fácilmente en la clínica”, continúa. “Oxford y NEI pueden ser un poco complicados para los exámenes clínicos diarios. En estudios clínicos los usamos. Pero me gusta usar SICCA porque es simple y me da suficiente información al evaluar la tinción tanto de la córnea como de la conjuntiva.”
“Hay diferentes formas de calificar el uso de estos tintes”, continúa la Dra. Karakus. “Con ellos, buscamos la erosión epitelial punteada, que se puede ver con ambos tintes. Me gusta usar fluoresceína para observar la córnea principalmente, pero el verde de lisamina nos da más que tinción superficial. Por eso es indispensable para mí. Así que uso el sistema de clasificación SICCA para clasificar la tinción de la superficie, que requiere ambas; y esa es una de las razones por las que uso ambas”.
La Dra. Karakus explica por qué considera importante la tinción con verde de lisamina y considera que es más útil que la tinción con fluoresceína: “Con mi verde de lisamina, reviso cómo se tiñen los márgenes de los párpados con el tinte”, explica. “Primero, eso me ayuda a ver la línea de Marx. Me gusta ver si tenemos una tinción fina regular con verde de lisamina. No lo vemos con fluoresceína, sino con verde de lisamina. Entonces, si la línea de Marx parece regular, grande, engrosada y está dislocada detrás de los orificios de la glándula de Meibomio, o de la manera opuesta, entonces esos son signos importantes para que sepamos si hay cicatrices cicatrizantes, enfermedades conjuntivales, si una enfermedad inflamatoria podría estar desarrollándose, o si la disfunción de la glándula de Meibomio se ve afectada significativamente.
“Además, me gusta observar el área del borde de contacto del párpado”, continúa la Dra. Karakus. “Creo que, a veces, sin una tinción significativa de la superficie ocular; es decir, sin tinción corneal o de la conjuntiva bulbar, los pacientes pueden presentar síntomas muy intensos. Y si no se utilizara verde de lisamina, se pasaría por alto la epitelopatía del borde de contacto del párpado, que es muy dolorosa, muy incómoda y provoca una sensación de ardor. La otra cosa importante que te perderías si no usaras el verde de lisamina sería la queratoconjuntivitis límbica superior. Debes pedir a los pacientes que miren hacia abajo para que pueda observar el área de la conjuntiva bulbar superior. No es raro detectar epitelopatía del borde de contacto en el párpado superior, ya que esto se debe a la fricción. El área del borde de contacto del párpado superior entra en contacto por diferentes razones, pero en la queratoconjuntivitis límbica superior (SLK, por sus siglas en inglés), observamos que el área de la conjuntiva bulbar superior está muy laxa, y la tinción con verde de lisamina muestra que, cada vez que parpadea, siente dolor.
La tinción con fluoresceína también puede ser útil. “Creo que el verde de lisamina y la fluoresceína son útiles y colocarlos en el ojo al mismo tiempo es rápido e informativo”, comenta la Dra. Galor. “Para mí, es un diagrama de Venn, en el que hay cierta superposición en la información que se obtiene de las pruebas, pero cada una da información única, así que prefiero hacer ambas cosas”.
Gravedad del ojo seco
Tratar de comprender la gravedad del ojo seco en un paciente es difícil, ya que existen muchas interpretaciones sobre lo que define un caso de ojo seco como leve, moderado o grave. Es importante determinar la gravedad de la enfermedad del paciente para tomar las mejores decisiones al elegir las opciones de tratamiento.
Diferentes organizaciones han intentado categorizar el ojo seco. Por ejemplo, el informe TFOS DEWS II, un informe exhaustivo sobre la definición y el diagnóstico de la enfermedad del ojo seco se centró en la patogénesis subyacente del ojo seco, mientras que otros informes, como el ADES/JDES, enfatizaron la importancia de las observaciones de los médicos al hablar y evaluar a sus pacientes 1.
“En primer lugar, creo que es un desafío”, comenta la Dra. Karakus. “Cómo clasificar el ojo seco usando un solo método ha sido nuestro sueño, pero nunca se ha hecho realidad. Para los estudios de investigación, se debe definirlos muy bien y usar ciertos parámetros. Sin embargo, en mi práctica clínica, los juicios se basan en la cantidad de signos y/o síntomas que afectan al paciente”.
La Dra. Karakus compartió ejemplos generales de casos leves, moderados y graves, de ojo seco en su clínica. “Si el paciente no se queja de ojo seco y está de acuerdo con los tratamientos básicos, como compresas tibias y el uso de lágrimas artificiales según sea necesario, entonces eso es ojo seco leve, en mi clínica”, dice. “Si todavía se queja, hemos probado diferentes tratamientos con receta y no podemos controlar nada, entonces todavía está sufriendo; entonces, le hago estas preguntas: “¿Piensas en tu ojo seco todos los días? ¿Todos los días crees que el ojo seco está interfiriendo con tu vida diaria? Si responden que sí, eso no es ojo seco leve. Para mí, eso debe ser moderado. Podría ser por los síntomas; podría ser por los signos. Pero está afectando a esta persona todos los días. Para mí, “grave” significa que el paciente está muy afectado por sus síntomas y/o la coloración corneal es severa, o quizás está al borde de desarrollar un defecto epitelial.
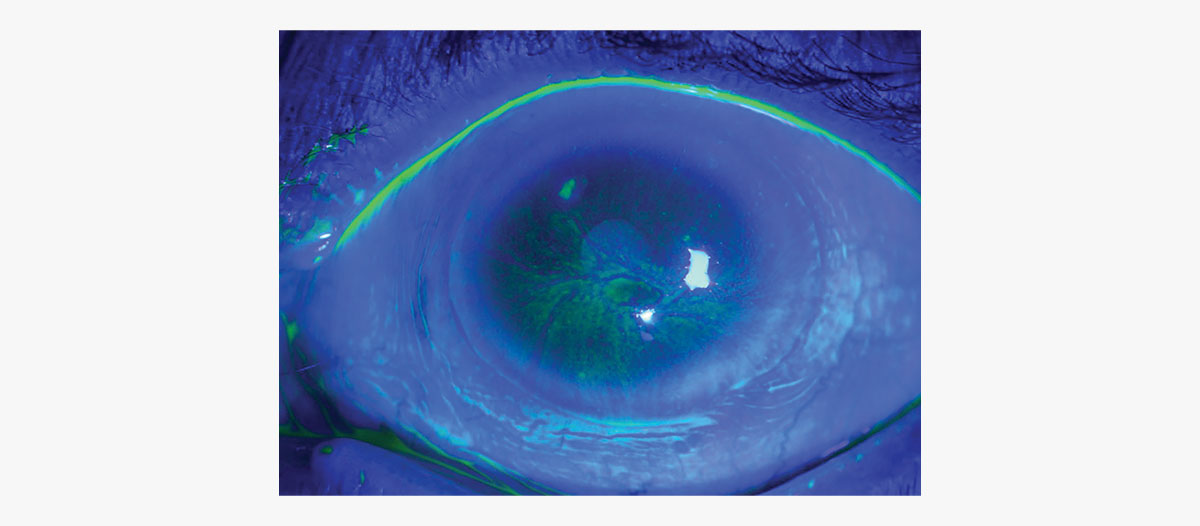
Se emite luz azul cobalto para excitar la fluoresceína y poder ver los signos y síntomas del ojo seco. La Dra. Galor utiliza esta forma de tinción para localizar y caracterizar la coloración epitelial corneal, resaltar la estabilidad lagrimal, evaluar anomalías anatómicas y destacar el menisco lagrimal.
Licencia Creative Commons: https://creativecommons.org/licenses/by-nc/2.0/. Foto: Community Eye Health.
Comorbilidades del ojo seco
“Para los pacientes con enfermedad de Sjögren hay algunos cuestionarios adicionales que administramos, como el ESSDAI y el ESSPRI, que destacan la participación sistémica en la enfermedad de Sjögren”, afirma la Dra. Galor. “No todas las personas con síndrome de Sjögren presentan el mismo cuadro, y queremos entender cómo encaja el ojo dentro de la enfermedad sistémica. Trabajamos en estrecha colaboración con el reumatólogo para brindar atención de múltiples especialidades. Por ello, es importante comprender la conexión ojo/cuerpo”.
Otra comorbilidad importante es la conjuntivocalasia. La Dra. Karakus utiliza sus tintes vitales para ayudar con el diagnóstico de estos casos. “A veces no es fácil entender esta enfermedad sin usar los tintes vitales y simplemente mirar la lámpara de hendidura”, explica. “Es posible que no se noten los pliegues. A veces es obvio y se ve que los pliegues se acumulan justo delante de la córnea. Esos son los fáciles. Pero con fluoresceína o verde de lisamina se podrían observar esos pliegues acumulándose en el margen del párpado y se podría hacer la conexión, si parece que están causando algunos de los síntomas o problemas”.
Las doctoras Galor y Karakus compartieron qué otras comorbilidades deben tenerse en cuenta, que incluyen enfermedades inflamatorias de la piel, como la psoriasis, el eczema y la rosácea. Señalaron que estas enfermedades podrían desencadenar una reacción que podría conducir a la enfermedad del margen del párpado, lo que llevaría a la disfunción de la glándula de Meibomio. Lo mejor es evaluar estas afecciones dermatológicas para evitar futuras complicaciones con comorbilidades más graves.
Si un paciente desarrolla disfunción de la glándula de Meibomio, los oftalmólogos pueden inspeccionar esto simplemente usando una lámpara de hendidura. Pero se pueden utilizar otros métodos para observar esta condición subyacente. “Para la disfunción de la glándula de Meibomio, tenemos cerca de 10 métricas diferentes de calificación”, dice la Dra. Galor. “Calificamos la cantidad de blefaritis anterior y donde se encuentra; podría estar en la base de la pestaña sugiriendo Demodex como culpable, o en la mitad de la pestaña, lo que indica una afección cutánea concomitante. Buscamos la telangiectasia como signo de rosácea ocular. Buscamos queratinización y taponamiento de los orificios de la glándula de Meibomio. Exprimimos las glándulas de Meibomio y observamos la calidad del meibum. Y luego tratamos de evaluar la anatomía de las glándulas.
“A veces es difícil ver la anatomía de la glándula con retroiluminación”, continúa la Dra. Galor. “Entonces, tenemos varios dispositivos que usan tecnología infrarroja para obtener imágenes de la glándula de Meibomio. Cuando no vemos las glándulas, las describimos como zonas de disfunción. Pero no significa necesariamente que las glándulas no funcionen. Podría significar simplemente que están atrofiadas y, por ello, no las vemos. Ciertamente, significa que la anatomía no está al 100%. Entonces, aquí es donde algunas de las tecnologías avanzadas de imagenología pueden ayudarnos. Estos dispositivos, como el queratógrafo, también pueden ayudar a resaltar otros aspectos de la salud lagrimal, midiendo la estabilidad de manera no invasiva. Además, proporcionan indicios sobre si las glándulas de Meibomio normales están afectando la salud de la superficie ocular como un efecto secundario.”
«Siempre presto especial atención a cómo se cierran los párpados, porque la acción del lagoftalmo que no se cierra bien normalmente es algo que se puede observar fácilmente sin examinarlos con la lámpara de hendidura”, comparte la Dra. Karakus. “Pero si prestas mucha atención, a veces ves que hay un poco de apertura, y eso es obvio; así que me gusta usar fluoresceína para eso. A veces es útil poner la fluoresceína y luego pedirle al paciente que cierre los ojos. Entonces, usando luz azul, se podría ver la tinción; así que eso podría darme una idea.
“Y luego vemos párpados flexibles”, continúa la Dra. Karakus. “Siempre le preguntamos al paciente sobre la apnea obstructiva del sueño y el uso de mascarillas CPAP. Discuto sobre el tipo de mascarilla usan, porque algunas podrían estar soplando aire en sus ojos. Si los párpados no se cierran bien durante la noche, entonces la exposición a la CPAP es más prominente y causa síntomas de ojos secos por la mañana”.
La comodidad del paciente es esencial
“Estamos aquí para los pacientes”, afirma la Dra. Galor. “Entonces, si un paciente me dice: ‘Cada vez que me colocan una tira de Schirmer, siento dolor durante semanas'”. Entonces, simplemente no le pongo la tira. No hay razón para causar a los pacientes más molestias de las que necesitamos. “Ninguna de estas pruebas más allá de la lámpara de hendidura es imprescindible, y nos adaptamos a la situación de cada paciente”.
La satisfacción del paciente tiende a estar a la vanguardia de todas las clínicas y, a veces, el período previo al tratamiento puede ser tan incómodo como el tratamiento en sí. Hay muchos ejemplos de por qué un paciente puede sentirse incómodo con un examen de lámpara de hendidura, gotas para los ojos anestésicas y pruebas de imagen no invasivas.
“Comencemos con el examen de lámpara de hendidura”, dice la Dra. Karakus. “Con las luces, los pacientes son muy sensibles a la luz y es difícil evitarlo. Pero, con la compasión que deberías tener como médico, creo que animarlos a hacerse un examen completo podría darles las respuestas que han estado buscando. Sin embargo, sí es difícil soportar la luz, por supuesto, siempre puedes ajustarla. Eso es algo que puedes hacer.
“Normalmente, tratamos de evitar el uso de gotas anestésicas, como la proparacaína”, continúa la Dra. Karakus. “Tratamos de evitarlas porque podrían empeorar la superficie ocular; sin embargo, si van a ayudar con el examen, a veces las utilizo”. Para la tinción, puede que a los pacientes no les guste. Pero les explico lo importante que es el uso de estos tintes para examinar su superficie ocular. Les digo que así es como vamos a identificar algunas otras cosas que podrían haberse pasado por alto.
“La osmolaridad lagrimal, por ejemplo, no la consideraría invasiva. Pero, nuevamente, con un volumen lagrimal muy bajo, podría no ser fácil recolectar suficientes lágrimas para que esa prueba funcione”, agrega la Dra. Karakus. “Los pacientes pueden rechazar eso y está bien. Además, las pruebas de imagen, no las consideraría invasivas. Pero, por ejemplo, al examinar las respuestas inflamatorias, tocamos la conjuntiva palpebral del lado de los párpados. A veces los pacientes son muy sensibles, y sus nervios probablemente sienten más de lo que se supone que deben, y puede que no sea cómodo imaginarlos. Entonces, una vez más: animarlos, decirles lo beneficioso que podría ser esta prueba, tomar descansos y hablar con compasión siempre es posible “.
La enfermedad del ojo seco seguirá afectando a millones de personas, por lo que el futuro se centrará en mejorar no solo las opciones de tratamiento, sino también los métodos de examen disponibles. Esto será importante para garantizar la satisfacción de las necesidades de cada paciente. “Todos tenemos que trabajar juntos para brindar una mejor atención a los pacientes”, comenta la Dra. Galor. “Las farmacéuticas quieren vender su producto a todos, por supuesto, pero reconocen que su producto puede no ser apropiado para todos. Y es en beneficio de todos determinar qué medicamento es el más adecuado para cada paciente. De esta manera, los pacientes reciben la(s) terapia(s) que necesitan con menos tiempo en la silla, menos costos y menos frustración. Es una victoria para todos”.
Los médicos pueden hacer todo lo posible para conectarse con las farmacéuticas para desarrollar el siguiente mejor dispositivo de prueba o tratamiento para ojo seco, pero el éxito radica en la atención que prestan a sus pacientes. “Es importante centrarse en el paciente en su totalidad, y la correlación entre los síntomas y los signos es una información adicional muy relevante”, menciona la Dra. Karakus. “Es importante buscar enfermedades superpuestas y alinear las expectativas del paciente con las propias al hablar con ellos”.
“Parte del éxito del tratamiento se debe a la forma en que presentamos la enfermedad a nuestros pacientes, y no debemos descartar cómo las actividades diarias de los pacientes se ven afectadas por esta enfermedad que los trajo a nuestra silla”, continúa la Dra. Karakus. “Eso es muy importante, porque a veces no observamos muchos signos o síntomas de ojo seco, pero los pacientes se sienten muy afectados”. “Debemos seguir investigando antes de que algo más grave se desarrolle o se manifieste”.
La Dra. Karakus es consultora de Dompé US.
La Dra. Galor es consultora de AbbVie, Alcon Vision, Dompé US y Oyster Point Pharmaceuticals.
Referencia:
- Shimazaki J. Definition and diagnostic criteria of dry eye disease: Historical overview and future directions. Investigative Ophthalmology and Visual Science 2018;59:14:7-12.