Autores:
Arturo Ramírez Miranda, Raúl Hernán Barceló Cantón
Coautores:
Daniela Fábregas Sánchez Woodworth, Gustavo Ortiz Morales, Enrique O. Graue Hernández
Introducción:
La ceguera corneal es una causa importante de discapacidad visual. En ciertos casos, los trasplantes corneales son útiles para su tratamiento; sin embargo, la alta demanda, junto con la baja disponibilidad de tejido, limita su acceso, especialmente en países en desarrollo. Actualmente, se estima que existe una córnea disponible por cada 70 pacientes que la requieren. Esta situación ha impulsado el desarrollo de diversos dispositivos artificiales de reemplazo corneal.
La queratoprótesis de Boston (KPro) tipo 1 es el dispositivo corneal artificial más implantado actualmente en el mundo; sin embargo, requiere tejido corneal para su colocación en un ojo humano. Asimismo, los dispositivos KPro no generan una biointegración adecuada, lo que conlleva múltiples complicaciones, como queratólisis estéril, formación de membranas retroprostésicas, glaucoma secundario, endoftalmitis y extrusión del dispositivo. Esto llevó al desarrollo de dispositivos artificiales flexibles con capacidad de biointegración. El dispositivo sintético de Gore permite una adecuada biointegración sin necesidad de tejido corneal. Los modelos animales, principalmente en conejos, han demostrado excelente biocompatibilidad, integración y una reducción en la incidencia de inflamación postoperatoria.
Materiales y métodos:
Se evaluó el implante sintético de Gore en pacientes del Instituto de Oftalmología Fundación Conde de Valenciana, IAP, en la Ciudad de México. Se consideró para cirugía a pacientes adultos de más de 18 años con opacidad secundaria a edema corneal independientemente de falla de injerto previa. Los pacientes sometidos al procedimiento requerían tener visión peor a 20/400, ser pseudofacos, tener buena función palpebral, una superficie ocular húmeda y un grosor corneal central entre 700-900 micras. Se excluyeron pacientes con anormalidades en el segmento anterior, glaucoma secundario, deficiencia de células del limbo, enfermedades autoinmunes y antecedente de lesión por quemaduras químicas.
Especificaciones del dispositivo:
El dispositivo sintético de Gore está compuesto en su centro por una sola pieza en configuración de óptica y falda, construida a partir de perfluoroalcoxi alcano compacto, flexible y suturable. El diámetro anterior óptico mide 4.6 mm y el posterior 4.28 mm con un grosor central de 1.2 mm. La falda se extiende hasta un diámetro total de 6.8 mm para su integración corneal. La porción de la falda contiene 16 aperturas que permiten el paso de nutrientes e hidratación del humor acuoso a la lamela anterior. La porción óptica está diseñada para replicar la claridad refractiva natural de la córnea y ofrece un poder de 43.5 dioptrías.
Resultados:
Técnica:
La técnica de implantación es modificada de la técnica usada en conejos y utiliza anestesia general y un tomógrafo de coherencia óptica (OCT) intraoperatorio. Se sutura un anillo de Flieringa y se trepana parcialmente una porción de 4 a una profundidad aproximada de dos tercios del grosor corneal. Se realiza un bolsillo intraestromal de 360° usando una cucharilla angulada de doble bisel. Es importante dejar un grosor de una lamela anterior entre 200 a 400 micras. Se realiza una paracentesis y se ingresa viscoelástico a cámara anterior. Se realiza una escisión del botón corneal con diámetro de 4 mm usando tijeras tras profundizar la trepanación inicial. El dispositivo de Gore es introducido con un fórceps y rotado usando un Sinskey. Esto permite maniobrar la falda flexible del dispositivo hasta estar 360° dentro del bolsillo estromal sin doblar. Se confirma la posición del dispositivo mediante el uso de OCT intraoperatorio. Se sutura el dispositivo con 16 suturas interrumpidas de nylon 10-0 del tejido corneal receptor al centro del dispositivo para evitar retracción del centro óptico. Se irriga la cámara anterior con solución salina balanceada para eliminar el viscoelástico y evitar picos hipertensivos.
Manejo postoperatorio:
Se utiliza una combinación de antimicrobiano (moxifloxacino 0.5%) y de antiinflamatorio (acetato de prednisolona 1%) tópicos en dosis con esquema de reducción progresiva hasta por tres meses. Se usó de similar manera lubricantes libres de conservador e hipotensores tópicos según necesario.
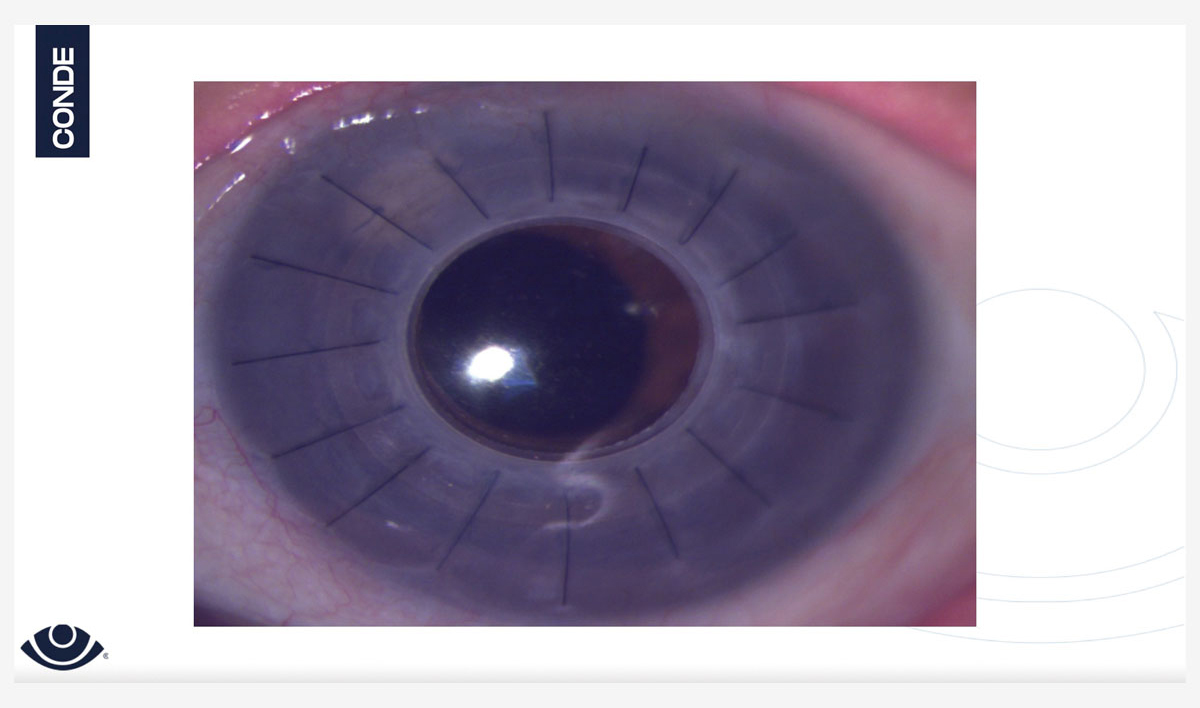
Figura 1. Fotografía en lámpara de hendidura de un dispositivo sintético corneal de Gore. Un mes después de su implante.
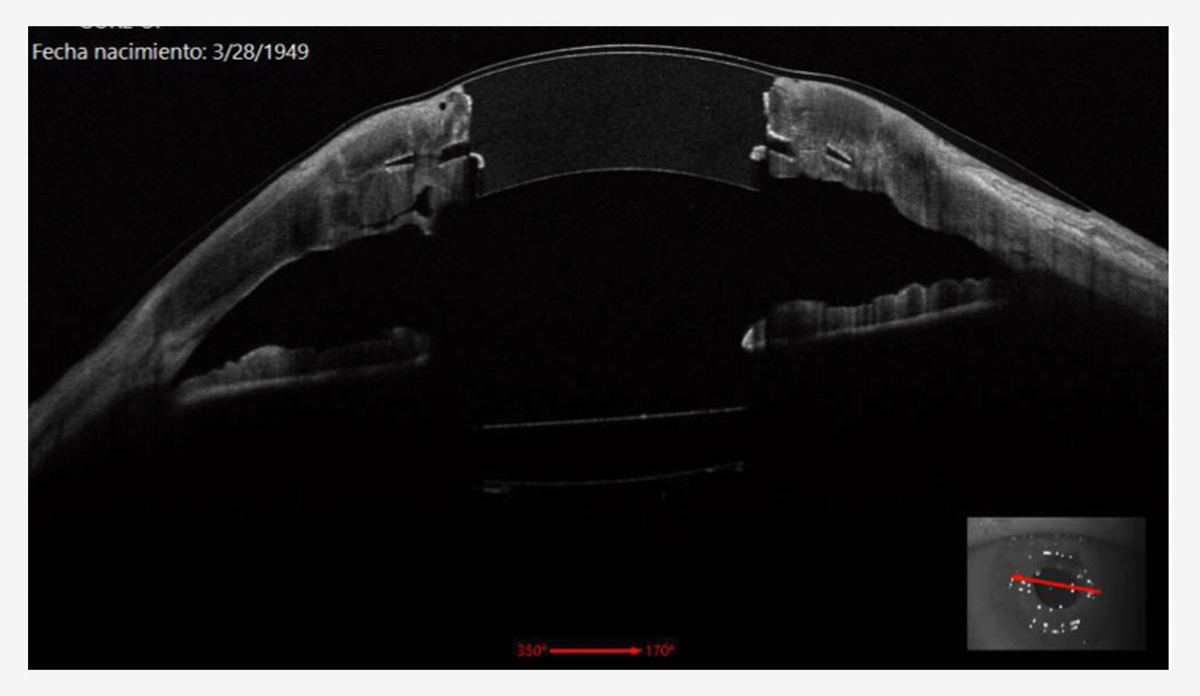
Figura 2. OCT de segmento anterior dispositivo sintético corneal de Gore. Un año después de su implante.
Discusión:
La prótesis corneal ideal debe contar con buena claridad óptica que le permita estar libre de aberraciones ópticas y de definir correctamente el poder refractivo. De igual manera debe proteger correctamente contra infecciones, tener larga durabilidad, permitir adecuadamente la administración de medicamentos tópicos y ser de costo-beneficio para permitir su accesibilidad global. El implante de Gore permite una adecuada biocompatibilidad y biointegración y modelos animales han mostrado buena integración con migración de fibroblastos y depósitos de colágeno. Permite correctamente una buena transmisión de la luz de hasta 92-96% con un potencial visual predecible por el poder refractivo estable de 43.5 dioptrías. La flexibilidad del dispositivo permite una mejor distribución del estrés comparado con un plato óptico y rígido de una KPro.
Referencias:
Ramirez-Miranda A, Ortiz-Morales G, Domene-Hickman JL, Fabregas-Sanchez-Woodworth D, Garcia-Padilla L, Navas A, Akpek EK, Graue-Hernandez EO. Surgical Considerations for the Human Implantation of the Gore Synthetic Corneal Device. Cornea. 2025 Nov 1;44(11):1426-1430. doi: 10.1097/ICO.0000000000003950. Epub 2025 Aug 14. PMID: 40810416; PMCID: PMC12479059.



