Por Michelle Stephenson, editora colaboradora
Establecer una superficie ocular y una película lagrimal saludables antes de la cirugía puede ayudar a mejorar los resultados posoperatorios.
Dado que los problemas de la superficie ocular, como el ojo seco, pueden afectar los resultados visuales tras una cirugía de catarata o refractiva, es importante lograr una superficie ocular saludable antes del procedimiento, según los expertos.
Según el Dr. John Sheppard, quien ejerce en Norfolk, Virginia, tratar el ojo seco antes de la cirugía de catarata ofrece cinco ventajas: comodidad del paciente, claridad visual, mayor previsibilidad en el cálculo de la lente intraocular, satisfacción del paciente y, en consecuencia, la reputación de la consulta.
Del mismo modo, los pacientes sometidos a cirugía refractiva obtienen mejores resultados posoperatorios cuando el ojo seco se trata antes de la cirugía.
Tratamiento del ojo seco antes de la cirugía
El Dr. Sheppard afirma que “aplica todas las estrategias disponibles” a los pacientes antes de la cirugía. “Les indicamos un antiinflamatorio o un inmunomodulador”, explica el Dr. Sheppard. “Eliminamos cualquier infección con gotas tópicas o con un antimicrobiano, como lotilaner, si presentan Demodex. Utilizamos doxiciclina sistémica si tienen rosácea, lo que también puede requerir lotilaner o luz pulsada intensa (IPL). Si un paciente presenta una enfermedad grave de las glándulas de Meibomio, utilizamos suplementación sistémica intensiva con omega-3, además de pulsación térmica y blefaroexfoliación. Si presentan inspisación meibomiana crónica, indicamos terapia con compresas calientes e higiene palpebral. Y si el tarso está muy enrojecido, les administramos esteroides tópicos.
Si la película lagrimal es insuficiente, se colocan tapones lagrimales y se recomienda humidificación ambiental y, siempre que sea posible, la eliminación de agentes que favorecen la sequedad, entre los más comunes los antihistamínicos, los antidepresivos, los betabloqueantes y los diuréticos”.
Los médicos señalan que estas medidas mejoran la superficie ocular hasta restablecer una condición topográficamente normal, lo que proporciona la mejor predictibilidad posible para el cálculo de la lente intraocular.
“Después de todo, dos tercios de la potencia refractiva del ojo se encuentran en la córnea, por lo que es fundamental que esas mediciones sean lo más precisas y consistentes posible. El objetivo es contar con tres o más análisis topográficos diferentes que muestren esencialmente el mismo eje y la misma potencia cilíndrica. De esta manera se tiene la seguridad de que los cálculos son precisos”, explica el Dr. Sheppard.
El Dr. Robert Latkany, quien ejerce en Nueva York, coincide con esta postura. Señala que el primer paso consiste en evaluar la higiene palpebral y verificar que las glándulas estén funcionando de la mejor manera posible.
“En algunos casos puede ser necesario expresar las glándulas para estimular su secreción. Una de las medidas más sencillas es la colocación de tapones lagrimales. Requieren muy poco esfuerzo y, por lo general, están cubiertos por el seguro. Sin duda aumentan el volumen lagrimal y ayudan no solo a los pacientes con deficiencia acuosa, sino también a aquellos con ojo seco evaporativo. A diferencia de las gotas, no requieren ningún esfuerzo por parte del paciente. Además, pueden colocarse fácilmente en el consultorio. Los tapones son una excelente opción”, afirma el Dr. Latkany.
Abordar el ojo seco antes de la cirugía permite obtener mediciones más consistentes para el cálculo de la lente intraocular y para las evaluaciones previas a LASIK. Ambos procedimientos pueden verse significativamente afectados por la enfermedad de la superficie ocular.
“Al mejorar la película lagrimal de la superficie ocular se obtiene mayor precisión en LASIK y cálculos más fiables de la lente intraocular, lo que se traduce en un paciente más satisfecho con su visión”, afirma el Dr. Latkany. “Debería ser un estándar de atención tratar el ojo seco antes de cualquier cirugía ocular. No es difícil y sin duda mejora los resultados”.
“Además, a los pacientes no les gustan las sorpresas. Si un paciente estaba relativamente asintomático antes de la cirugía, se somete a LASIK y luego no queda satisfecho con el resultado quirúrgico, es probable que acuda a mí en busca de una segunda opinión. En ocasiones, después de evaluarlo, me doy cuenta de que probablemente ya tenía ojo seco antes de la cirugía; simplemente no había sido diagnosticado”.

Figura 1. Queratopatía punteada inferior en un paciente con antecedente de LASIK durante las mediciones preoperatorias para cirugía de catarata.
Foto: Dr. John Sheppard.
Los doctores Sheppard y Latkany advierten que optimizar la superficie ocular no es un proceso rápido. En pacientes habituales, lograr una adecuada optimización de la superficie ocular puede tomar idealmente alrededor de un mes; sin embargo, en algunos casos puede requerir más tiempo. En pacientes con ojo seco complejo, el proceso suele tardar aproximadamente tres meses.
“Esto depende realmente del grado de alteraciones presentes. Si el paciente presenta una topografía anómala, probablemente tomará más tiempo. Si hay buena claridad central sin tinción corneal central, es posible que solo se requiera una visita. Por eso tratamos de adoptar un enfoque analítico e individualizar las expectativas terapéuticas”, afirma el Dr. Sheppard.
El Dr. Latkany añade que algunos medicamentos requieren entre tres y seis meses de uso antes de que el paciente esté preparado para la cirugía.
“Los cirujanos y los pacientes no siempre son pacientes”, explica el Dr. Latkany. “Los pacientes ya han decidido someterse a la cirugía y no quieren esperar seis meses. Puede añadirse ciclosporina, pero a veces tarda varios meses en mejorar la superficie ocular, lo que puede desanimar a algunos pacientes. Incluso pueden decidir no someterse a LASIK porque no quieren usar gotas durante seis meses”.
En estos casos, recomienda el uso de tapones temporales. “Los cirujanos pueden utilizar tapones temporales para ayudar a los pacientes durante el proceso quirúrgico y hacer que se sientan mucho más cómodos” afirma el Dr. Latkany. “El tapón dura entre dos y seis meses y luego se reabsorbe. Está hecho de material de sutura o de colágeno y prácticamente no presenta desventajas. Se reabsorbe por sí solo y, después de la cirugía, podemos reevaluar si es necesario reemplazarlo. Por lo tanto, en este tipo de pacientes, los tapones temporales pueden ser una mejor opción inicial que los tapones de silicona”.
Según el Dr. Kevin M. Miller, quien ejerce en Los Ángeles, los pacientes de mayor edad presentan más problemas de ojo seco que los pacientes más jóvenes.
“La mayoría de los pacientes de cirugía refractiva tienen entre finales de los 20 y principios de los 40 años. En general, estos pacientes no presentan ojo seco. Si lo presentan, suele deberse al uso de lentes de contacto blandas. Les pedimos que suspendan el uso de lentes de contacto unos días o semanas antes de realizar las mediciones, y eso suele resolver el problema de ojo seco”, afirma.
Luego están los pacientes de mayor edad que requieren cirugía refractiva. “Por lo general, se trata de pacientes que se sometieron a cirugía de catarata y no obtuvieron el resultado refractivo que esperaban. A estos pacientes podemos ofrecerles PRK o LASIK. Inicialmente realizaba más PRK, pero ahora he pasado a realizar más LASIK porque es más predecible. Estos pacientes suelen presentar cierto grado de ojo seco de base, por lo que seguimos todo un proceso de manejo con ellos. Y, por supuesto, los pacientes sometidos a cirugía de catarata suelen ser de mayor edad, y una proporción considerable de ellos presenta ojo seco”, afirma.
Antes de la cirugía, el Dr. Miller evalúa el tiempo de ruptura de la película lagrimal del paciente. “No realizamos muchas pruebas de Schirmer a menos que realmente estemos abordando un caso de ojo seco, lo cual suele ocurrir después de la cirugía de catarata. Además del tiempo de ruptura de la película lagrimal, también buscamos áreas secas o signos de tinción punteada superficial o queratopatía. Si observamos un tiempo de ruptura de la película lagrimal corto o una tinción corneal evidente, lo más sencillo es aumentar el uso de lágrimas artificiales”, asevera.
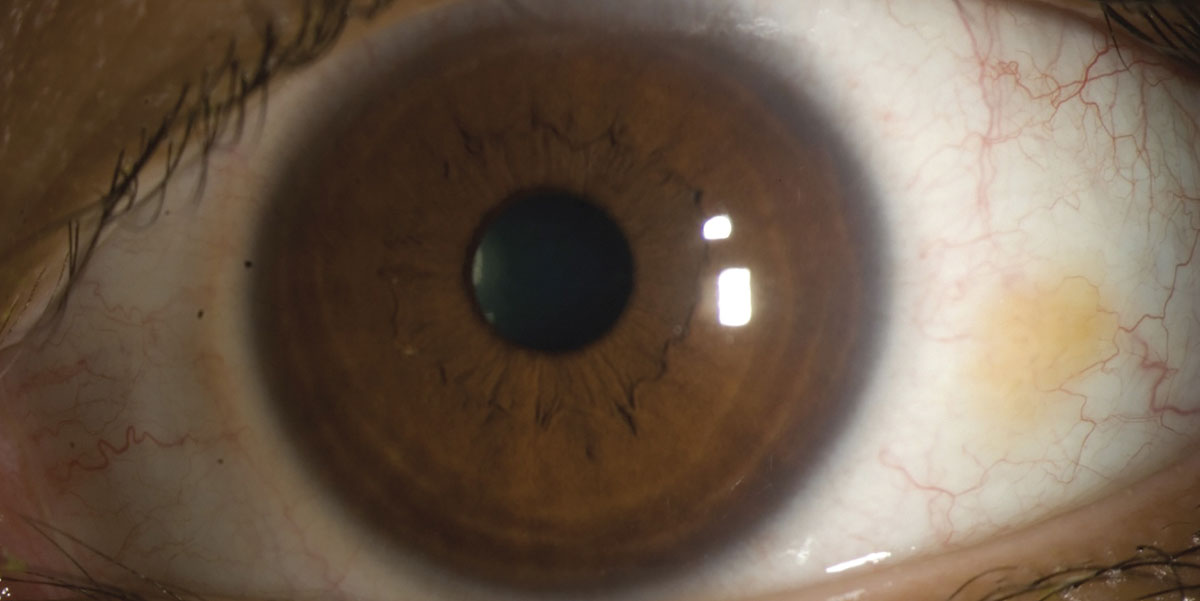
Figura 2. Fotografía con lámpara de hendidura de un paciente con ojo seco, obtenida con iluminación directa.
Foto: Kevin M. Miller, MD.
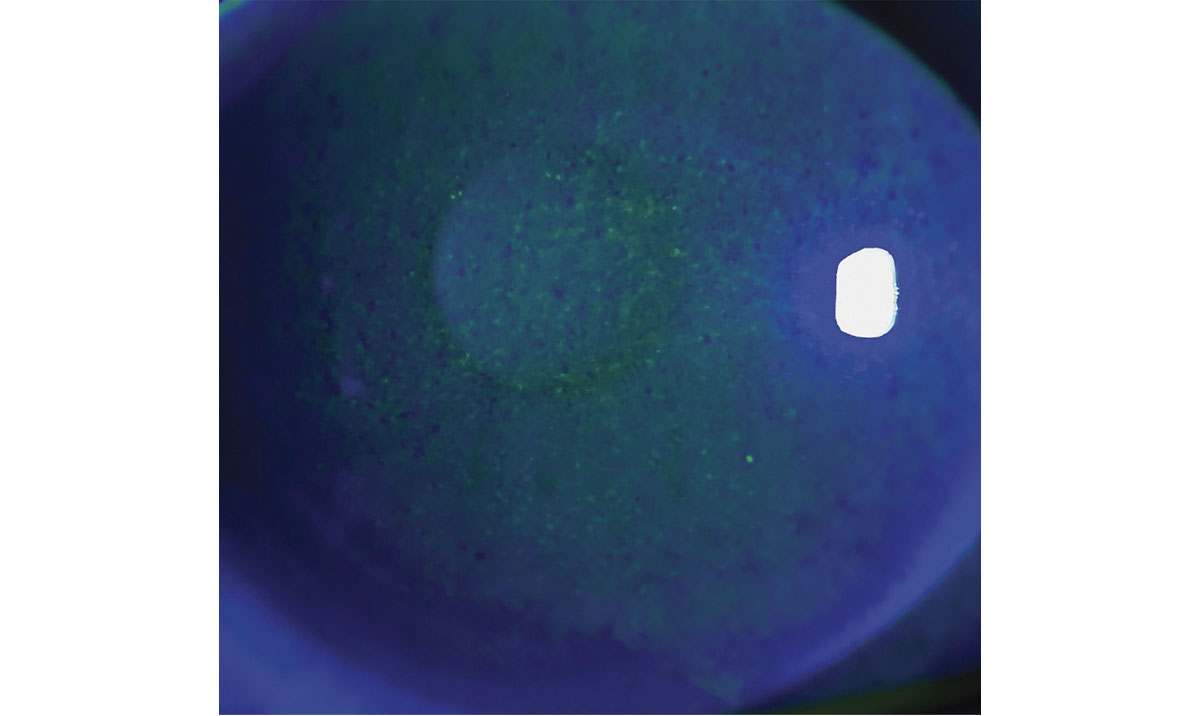
Figura 3. Imagen con luz azul cobalto del ojo mostrado en la figura 2 después de la instilación de fluoresceína, que evidencia queratopatía punteada superficial secundaria al ojo seco.
Foto: Kevin M. Miller, MD.
Tratamiento del ojo seco después de la cirugía
Aunque preparar la superficie ocular antes de la cirugía es fundamental, algunos pacientes también requieren tratamiento en el periodo postoperatorio.
“En primer lugar, la cirugía supone un estrés importante para el ojo. Se realizan de dos a cuatro incisiones en la córnea, dependiendo de si se practican o no incisiones de relajación limbar”, explica el Dr. Sheppard. “Además, el ojo se expone a la luz del microscopio quirúrgico. El endotelio también se ve sometido al efecto de las corrientes de fluido intraocular y de la facoemulsificación durante la cirugía, y en la mayoría de los casos los pacientes también están expuestos a colirios con conservantes. El colirio esteroideo en sí mismo es moderadamente tóxico, y los antiinflamatorios no esteroideos pueden producir cierto grado de queratitis neurotrófica.
Por ello, controlamos muy de cerca a los pacientes en el periodo postoperatorio. Continuarán con su tratamiento para el ojo seco durante esta etapa, que puede ser más o menos compleja. Pueden requerir entre uno y cuatro colirios postoperatorios diferentes. Algunos pacientes también utilizan medicamentos para el glaucoma, y otros pueden necesitar esteroides adicionales debido a una enfermedad inflamatoria o a un trasplante de córnea.
Además, si el paciente ya está utilizando una preparación de ciclosporina o lifitegrast, debe continuar con ella, siempre que exista una adecuada adherencia al tratamiento”.
Las medidas ambientales son aún más importantes durante el periodo posoperatorio. Se debe indicar a los pacientes que no abran los ojos bajo el agua, que eviten la exposición directa al aire de ventiladores y que limiten el tiempo frente a la computadora, añade el Dr. Sheppard. También deben prestar atención al nivel de humedad en el ambiente de su hogar y en el microambiente de su lugar de trabajo.
El Dr. Miller añade que los pacientes de cirugía refractiva suelen experimentar cierta sensación de sequedad en el periodo posoperatorio.
“No es que les hayamos provocado ojo seco, ya que sus glándulas y células caliciformes siguen produciendo normalmente; lo que ocurre es que, para crear el colgajo en LASIK, se cortan terminaciones nerviosas, o bien se ablacionan durante la PRK”, explica. “La regeneración nerviosa suele tardar entre cuatro y seis meses. Para entonces, la sensación de sequedad ocular generalmente desaparece. La mayoría de los pacientes jóvenes sometidos a cirugía refractiva no experimentan este problema y, si lo hacen, suele resolverse en dos o tres meses. Estos pacientes suelen evolucionar sin mayores dificultades”.
El Dr. Miller afirma que dedica más tiempo al manejo del ojo seco después de la cirugía de catarata que en el periodo preoperatorio.
“En la etapa previa a la cirugía tratamos a los pacientes lo necesario para poder obtener una tomografía o topografía corneal de buena calidad y una biometría ocular precisa. Si la visión permanece inestable después de la cirugía, en ese momento intensificamos el tratamiento del ojo seco”, afirma.
“Tratamos tanto el lado de entrada como el de salida, tanto para el ojo seco como para el ojo húmedo. Para el ojo seco necesitamos aumentar el flujo de entrada, y no hay mucho que podamos hacer para que las glándulas y las células produzcan más”, dice el Dr. Miller. “Hay algunas cosas que podemos hacer, pero principalmente se trata de suplementar con lágrimas artificiales. En cuanto al drenaje, podemos ralentizar o bloquear la salida de las lágrimas a través del sistema nasolagrimal. A menudo, esto implica colocar tapones lagrimales en los puntos lagrimales inferiores como prueba para asegurarnos de que no pasen de tener ojo seco a presentar lagrimeo. El siguiente paso para mí, salvo que aparezca lagrimeo tras la oclusión con colágeno, es la oclusión permanente de los puntos lagrimales inferiores. En mi consulta dejé de utilizar tapones permanentes hace mucho tiempo. Prefiero cauterizar. Es fácil, cuesta muy poco y es permanente. Nada se cae y nada se infecta. Es sencillo y muy eficaz. En pacientes con ojo extremadamente seco, después de ocluir los puntos lagrimales inferiores y darles uno o dos años para adaptarse, a veces colocamos tapones de colágeno en los puntos lagrimales superiores e incluso procedemos a cauterizarlos si es necesario”.
“Si los pacientes tienen blefaritis, la tratamos con higiene palpebral o compresas calientes para estimular las secreciones de las glándulas de Meibomio”, continúa el Dr. Miller. “Si tienen rosácea, la tratamos. Si un paciente presenta Demodex evidente, lo tratamos con Xdemvy (solución oftálmica de lotilaner, Tarsus Pharmaceuticals), lo que a veces resulta problemático porque no está ampliamente disponible ni es genérico. Y mantenemos la higiene palpebral posteriormente. Muchos pacientes están motivados para someterse a cirugía de catarata, por lo que harán todo lo que les indiquemos para poder realizar el procedimiento. Se limpiarán los párpados, los mantendrán hidratados y usarán las gotas que les recetamos después de la cirugía. Luego, pueden abandonar el tratamiento tres o cuatro meses después y volver diciendo que tienen los ojos secos. Ahí es cuando intensificamos nuevamente el tratamiento”.
Según el Dr. Sheppard, la enfermedad del ojo seco suele pasar desapercibida, es muy prevalente y puede tratarse con una amplia gama de terapias disponibles que pueden adaptarse fácilmente a las necesidades individuales de cada paciente. El control del ojo seco es esencial para obtener una biometría precisa y resultados predecibles en la cirugía refractiva corneal o de catarata. “Nuestros pacientes merecen una atención meticulosa a la enfermedad de la superficie ocular para lograr una visión óptima y una mejor calidad de vida”, concluye.
El Dr. Latkany tiene una relación financiera con Oasis Medical. El Dr. Miller no tiene intereses financieros que declarar. El Dr. Sheppard es consultor de AbbVie, Alcon, Aldeyra, Bausch + Lomb, Dompé, Sun y Viatris.
Referencia:
Review of Ophthalmology. (2025). Preparing the ocular surface for surgery. https://www.reviewofophthalmology.com/article/preparing-the-ocular-surface-for-surgery-feb



