(Este artículo fue traducido, adaptado e impreso con autorización exclusiva del grupo de revistas de Review de Jobson Medical Information. Su reproducción está prohibida).
Aquí explicamos porqué los oftalmólogos generales no deberían inyectar o por qué deberían hacerlo.
Algunos oftalmólogos están divididos sobre quién debe administrar inyecciones intravítreas para prevenir la ceguera: especialistas en retina solamente o especialistas en retina y oftalmólogos generales. “Es fundamental tener la capacidad de confirmar el diagnóstico correcto antes de la inyección, y eso ha sido un problema en algunos casos que involucran a oftalmólogos generales”, dice el Dr. Timothy G. Murray, MBA, presidente de la American Society of Retina Specialists, quien afirma que oficialmente se opone a las inyecciones realizadas por especialistas que no son de la retina. “El diagnóstico ha sido incorrecto en estos casos. La inyección, muchos de nosotros sentimos, es la parte más fácil del procedimiento. La parte más difícil es el diagnóstico, el seguimiento comparativo de cada inyección con OCT y la confirmación de que el paciente está clínicamente sano. Para mí, está muy claro que la mejor práctica para las inyecciones intravítreas para enfermedades de la retina, es el tratamiento por un especialista en retina”.
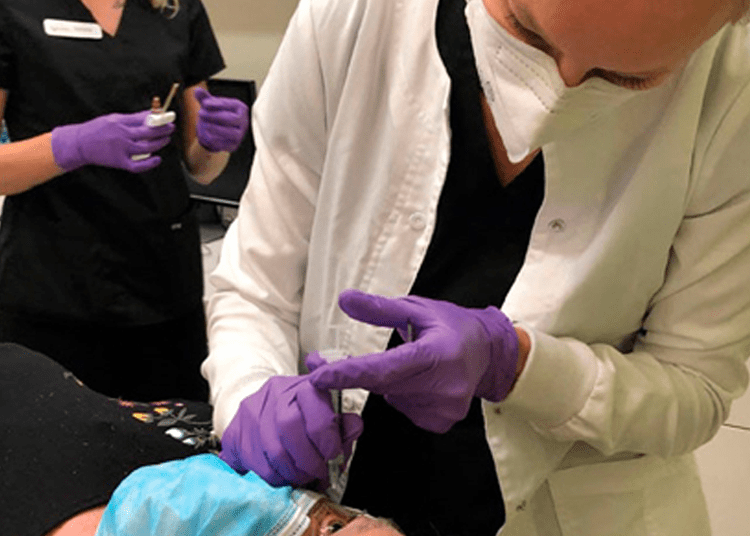
Sin embargo, los oftalmólogos generales que inyectan agentes anti-VEGF creen que la capacitación avanzada durante la residencia en el cuidado de la retina los ha preparado lo suficiente para proporcionar la terapia anti-VEGF, que dicen es necesaria en lugares remotos donde los especialistas en retina pueden estar a horas de distancia de los pacientes necesitados. El aumento de la demanda de tratamientos también podría ser pronto una preocupación (Ver figuras 1).

¿En dónde encaja usted entre las dos partes de este debate? Depende de la orientación de su práctica, ubicación, formación e intereses. Continúe leyendo para descubrir cómo este problema podría moldear el futuro del cuidado de la retina que sus pacientes necesitan.
Más formación para la retina
Los programas de residencia de oftalmología se han centrado más en el entrenamiento de la retina en los últimos años, algunos más intensamente que otros. El Accreditation Council for Graduate Medical Education establece que cada residente realice al menos 10 inyecciones intravítreas y 10 procedimientos de fotocoagulación panretinal antes de la graduación.1 El Dr. Michael Patterson, DO, un oftalmólogo general que realiza miles de inyecciones intravítreas en Crossville y Cookeville, Tennessee, dice que se entrenó extensamente en el cuidado de la retina como residente en la Universidad de Carolina del Sur, realizando “cientos y cientos” de inyecciones intravítreas bajo la dirección del Dr. John “Jack” Wells , un especialista en retina de alto perfi l que se desempeñó como director del programa. “Realizamos más inyecciones de retina que cualquier otro procedimiento durante mi residencia”, añade. “No hubo ni siquiera un segundo competidor cercano”.
Además del Dr. Wells, el médico especialista en retina, el Dr. Philip J. Rosenfeld, PhD, profesor de oftalmología en Bascom Palmer Eye Institute en Miami, también proporciona a los residentes grandes dosis de entrenamiento en retina. “Nuestros residentes reciben una amplia formación en inyecciones de retina intravítreas, las indicaciones para su uso, cuándo retirarse y cómo lidiar con las complicaciones”, dice. “Me siento totalmente cómodo con cualquiera de ellos, poniendo inyecciones intravítreas después de completar su residencia. Si un oftalmólogo está debidamente capacitado y cuenta con el apoyo adecuado de un especialista en retina, al surgir complicaciones, las inyecciones intravítreas no tendrían entonces que ser administradas por un especialista en retina. Pero las inyecciones tienen que ser aplicadas por un oftalmólogo capacitado que realmente entiende la enfermedad que se está tratando; cuándo es necesario inyectar; cómo administrar la inyección; y qué buscar después de la inyección con respecto a las posibles complicaciones”
El Dr. Rosenfeld espera que los oftalmólogos salgan con una capacitación más completa para brindar esta atención cuando se incorpore la terapia intravítrea para la DMAE seca y el número de inyecciones se dispare en los próximos años. “Tendremos que satisfacer la demanda”, dice. (Véase el desatacado “Por qué las inyecciones pueden dispararse”, a continuación.)
¿Por qué las inyecciones pueden dispararse? El Dr. Philip J. Rosenfeld, PhD, profesor de oftalmología en el Instituto Bascom Palmer en Miami, ve un “tsunami” de inyecciones que se gesta en el horizonte, añadiéndose a las substanciales 3.1 millones de inyecciones por año. El desarrollo de nuevos tratamientos va a incrementar la durabilidad de las inyecciones para las enfermedades retinales y maculares exudativas y neovasculares, disminuyendo la actual necesidad de estos tratamientos, reconoce. “Pero las apasionantes nuevas terapias para el tratamiento de la atrofia geográfica podrían potencialmente aumentar la cantidad de pacientes en más de diez veces, “dice. Hay dos inyectables en los ensayos clínicos que están posicionados para tener un impacto, demostrando la posibilidad de reducir la tasa de crecimiento de la atrofia geográfica: • Pegcetacoplan (APL-2, Apellis Pharmaceuticals), es un complemento inhibidor C3. • Avancincaptad pegol (Zimura, Iveric bio), es un nuevo complemento inhibidor C5. “A diferencia de la DMAE húmeda, en la cual podemos monitorear al paciente con OCT para determinar la necesidad de la inyección, en la DMAE seca, no existirá una manera fácil de determinar si necesitamos continuar inyectando o si podemos parar o retardar las inyecciones,” dice el Dr. Rosenfeld. Lo más probable, es que una vez que comencemos las inyecciones para DMAE seca, no vamos a parar hasta que se haya perdido la visión del paciente o que futuros estudios muestren que podemos incrementar el intervalo de tratamiento.” Eventualmente, dice, los doctores van a necesitar tratar más pronto, áreas de atrofia geográfica de menor tama- ño, tal como los continuos estudios confirman su eficacia. “Lo más probable es que vamos a querer usar los tratamientos incluso para prevenir que se forme la atrofia geográfica,” señala. “Así que el tratamiento no solo se va a aplicar a la DMAE seca tardía, sino también para lo que llamamos DMAE intermedia. Esto va a incluir una gran cantidad de pacientes. Recuerde que solo de 10% a 15% de los pacientes de DMAE seca, progresan a húmeda. Así que estamos hablando de acerca del 85% al 90% de estos pacientes que son secos que se van a beneficiar potencialmente de estas inyecciones.
Desafíos para la inyección
El Dr. Murray de ASRS reconoce que más residentes de oftalmología están ahora aprendiendo a realizar inyecciones intravítreas. “Pero la formación de residentes de oftalmología para proporcionar estos procedimientos no los hace capaces de manejar adecuadamente las inyecciones intravítreas y la variedad de enfermedades complejas de la retina que se encuentran en la práctica clínica”, dice. “Los desafíos para los que hemos sido entrenados incluyen todas las enfermedades de la retina, además de complicaciones inesperadas y potencialmente graves”.
El Dr. Carl C. Awh, presidente electo de ASRS, está de acuerdo en que un especialista en retina debería tratar a estos pacientes. “Estos medicamentos funcionan tan bien que no necesariamente se tiene que ser un experto para obte ner un muy buen resultado para la mayoría de los pacientes”, admite. “La aplicación de la inyección está técnicamente dentro del conjunto de habilidades de cualquier cirujano oftalmológico. Pero muchos casos no son típicos. Incluso en los ensayos clínicos, algunos médicos bien intencionados no necesariamente han reconocido cuándo sus pacientes no estaban evolucionando tan bien como podrían haberlo hecho. Entonces, para aquellos de nosotros que comenzamos en la práctica antes de esta era de medicamentos anti-VEGF milagrosos, cuando vimos a nuestros pacientes perder casi inexorablemente su visión central a lo largo de los años, cualquier cosa que evite este resultado puede parecer un éxito. Pero hemos aprendido que el tratamiento óptimo con terapia anti-VEGF puede significar la diferencia entre una visión que es lo suficientemente buena para conducir un coche y una visión central funcional. Sin importar quién los esté tratando, muy pocos pacientes quedarán legítimamente ciegos. Pero hay una gran diferencia entre tener una visión 20/60 y una visión 20/25.
“Debido a nuestra amplia capacitación y enfoque exclusivo en la retina, sería muy difícil para cualquier oftalmólogo general demostrar de manera objetiva que él o ella sería mejor que un especialista en retina en el manejo de un paciente con una retina de condición crónica y potencialmente cegadora.”, continúa el Dr. Awh, quien ejerce en Tennessee Retina, el grupo de retina más grande en el centro de Tennessee. “No creo que haya muchas áreas en EE. UU. en donde la atención de un especialista en retina no esté disponible. Sin embargo, sobre todo, es esencial que los pacientes que necesitan tratamiento tengan acceso al tratamiento. Entonces, si hubiera un escenario en el que la única forma de que el paciente recibiera tratamiento fuera a través de un oftalmó- logo general, y no un especialista en retina capacitado en una beca de investigación, estaría a favor de eso “
Cuidado de la población con escasa atención
La Dra. Katherine E. Johnson, FACS, quien se formó con el Dr. Rosenfeld en Bascom Palmer, es el tipo de oftalmóloga genral que el Dr. Awh tiene en mente. La Dra. Johnson, quien ha atendido a pacientes en México y Nepal y ha fundado dos programas internacionales destinados a prevenir la ceguera, posee una práctica privada que atiende a una población de 100.000 residentes en Fairbanks, Alaska y sus alrededores. “Cuando me presenté aquí hace 12 años, nadie estaba haciendo inyecciones intravítreas”, dice. “Los pacientes eran enviados a Anchorage para recibir inyecciones, lo cual requería de un viaje de seis horas en coche o un vuelo de una hora. El impacto de esos viajes financieramente, más la carga que los viajes ponen en los horarios de los pacientes y sus familias, fue muy significativa. Hace que uno se pregunte cuántas veces los pacientes simplemente se quedaron sin tratamiento en lugar de realizar esos largos viajes cada mes. Si el “estándar de atención” es hacer que los pacientes y sus acompañantes viajen más de seis horas en cada sentido para una inyección mensual, entonces yo diría que es un terrible estándar de atención. Es difícil para mí creer que los médicos querrían esto para los pacientes cuando la alternativa que ofrezco está disponible” (Ver figuras 2).

La Dra. Johnson está de acuerdo en que un médico que inyecta medicamentos anti-VEGF debe ser capaz de manejar las complicaciones de cualquier procedimiento que realice. “Por supuesto, la complicación más preocupante sería la endoftalmitis, y soy muy capaz de hacer una punción vítrea e inyectar antibióticos, si es necesario”, dice. “De hecho, cuando llegué a Fairbanks hace 12 años, diseñé el protocolo para este procedimiento en mi hospital local, basada en los protocolos del Bascom Palmer. Afortunadamente, la necesidad es poco común, pero la capacidad de realizar esto a nivel local existe ahora “.
La Dra. Johnson administra de 10 a 12 inyecciones intravítreas por día; la retina médica constituye aproximadamente la mitad de su práctica. Señala que el único procedimiento que no realizaría es una vitrectomía. “Pero estadísticamente, el riesgo de endoftalmitis es excepcionalmente raro y una punción e inyección vítrea puede posponer una vitrectomía necesaria y permitir el tiempo de viaje hasta Anchorage”, dice. “De hecho, la última infección que traté de esta manera fue una infección posoperatoria de cirugía de retina realizada en otro lugar, demostrando la importancia de tener esta habilidad establecida en áreas remotas”.

En caso de complicación, añade: “Soy capaz de practicar una paracentesis anterior sin ninguna vacilación”. Debido a que la Dra. Johnson es una oftalmóloga general, señala que puede monitorear tanto el glaucoma del paciente como la degeneración macular relacionada con la edad. “Como tengo un conocimiento único del estado de la progresión del glaucoma de un paciente, puedo tener en cuenta la información relacionada con el glaucoma en mi toma de decisiones”, dice. “Tenemos pacientes que están en etapa avanzada de glaucoma. Y con la degeneración macular, debemos decidir si aún tenemos que perseguir la degeneración macular en ojos que tienen 20/800. Podríamos retrasar una inyección si el glaucoma de un paciente es más amenazante para la visión del paciente que la degeneración macular”.
La Dra. Johnson también envía imágenes a cinco o seis especialistas en retina para una segunda opinión cada vez que lo cree necesario.
Del mismo modo, el Dr. Patterson, oftalmólogo general en Tennessee, dice que los tratamientos anti-VEGF añaden otra dimensión a su relación con los especialistas locales en retina. “Los especialistas en retina nos ayudan y nosotros les ayudamos”, dice el Dr. Patterson. “Los especialistas en retina pueden experimentar una complicación debido a un aumento de la PIO o glaucoma agudo al colocar un implante de dexametasona [Ozurdex, Allergan]. No pueden solucionar esto porque no usan tubos, y yo sí puedo utilizar tubos para ayudar. No están equipados con un dispositivo SLT (trabeculoplastia selectiva por láser), que yo sí puedo usar para ayudar a sus pacientes con hipertensión ocular. Mientras tanto, si hacemos una cirugía de cataratas que resulta en un núcleo caído y endoftalmitis, ellos pueden arreglar esto para mí. No estoy preocupado porque amo a nuestros especialistas en retina. Realizamos un montón de trabajo juntos”.
Dudas profundas
A pesar de estas experiencias positivas, el Dr. Murray, hablando en nombre de muchos de sus colegas dedicados al cuidado de la retina, cree firmemente que los pacientes se enfrentan a riesgos innecesarios al recibir inyecciones anti-VEGF de un profesional no especializado en la retina. Señala que ningún caso de DMAE neovascular, oclusión de la vena retiniana o retinopatía diabética es igual.
“La decisión sobre qué tratar y cuándo tratar y si se debe interrumpir el tratamiento puede tener implicaciones importantes para la visión de su paciente”, dice. “Determinar cuándo un ojo ha hecho la transición de DMAE seca a húmeda puede ser desalentador. Algunos ojos pueden tener DMAE neovascular indolente y oculta que permanece estable durante un período prolongado sin intervención. La experiencia previa y un estrecho seguimiento de estos ojos es imprescindible para decidir cuándo está indicado el tratamiento “.
Otros retos importantes que se deben tener en cuenta incluyen:
• Determinar si un desprendimiento del epitelio pigmentario (PED) está asociado con la neovascularización coroidea y requiere tratamiento.
• Responder a un desprendimiento del epitelio pigmentario de la retina.
• Tener que determinar cuándo un ojo con DMAE neovascular tiene neovascularización coroidea (NVC) de tipo 1, 2 o 4, proliferación angiomatosa retiniana y/o vasculopatía coroidea polipoidea. Cada una de estas subcategorías de la DMAE húmeda puede responder de manera diferente a los agentes anti-VEGF. Algunas se tratan mejor con láser térmico o terapia fotodinámica que con agentes anti-VEGF.
• Determinar si la fibrosis en una lesión indica estabilidad.
• Responder a la NVC recurrente.
“Hay que estar preparado para lo inesperado,” dice el Dr. Murray. El edema macular por oclusión vascular retiniana o la retinopatía diabética pueden no comprometer la visión en algunos casos o, cuando lo hacen, pueden no responder bien a los agentes anti-VEGF, señala. “Se requiere una sólida experiencia en el cuidado de la retina para determinar cuándo se necesita una combinación de esteroides intravítreos y terapia continua anti-VEGF”, dice. Otro ejemplo: La falta de perfusión capilar se puede encontrar en las oclusiones vasculares de la retina y la retinopatía diabética, que afectan el tratamiento a largo plazo. “El médico necesita saber cuándo utilizar el láser. El tratamiento con láser y anti-VEGF puede ser mejor para algunos pacientes. Saber cuándo y cómo incorporar la coagulación panretinal (PRP) en el tratamiento a largo plazo de la retinopatía proliferativa, es crítico “.
¿Demasiados desafíos?
¿Es imposible cumplir con todos estos desafíos en una práctica integral de la oftalmología? La Dra. Johnson dice que la respuesta es no. “Hago PRP y demarcaciones de desgarros retinianos todo el tiempo”, dice, y señala que revisa la literatura y asiste al Día de la Subespecialidad de Retina en la reunión de la Academia Americana de Oftalmología para mantenerse al día. “No uso el láser en toda la retina de una vez porque tengo el lujo de traer a los pacientes varias veces para disminuir la respuesta infl amatoria al láser, tal como me capacitaron para hacer en Bascom Palmer. Ciertamente tengo sufi ciente volumen para mantener un conjunto de habilidades de alto nivel en retina médica. Hay otros campos en los que no practico debido al volumen limitado para mantener un nivel de excelencia, como la pediatría o el trasplante de córnea. Solo voy a practicar una medicina de calidad excepcional “.
Recuerda cuando una hebra de vítreo perdida mantuvo abierto uno de sus lugares de inyección durante tres días. Debido a que usa una gota de Betadine después de la inyección como una “prueba de Seidel”, evitó un resultado desastroso al traer al paciente de regreso varias veces durante tres días y tratar el área con antibióticos. En otra ocasión, un paciente acudió con lo que parecía ser una coriorretinopatía serosa central. Ella sospechó DMAE húmeda enmascarada y confi rmó el diagnóstico cuando el paciente respondió a una inyección de prueba de Eylea. Remitirse a la figura 1.
“Lo que hago, toma más tiempo, pero no necesito cumplir con las demandas de una clínica de inyección de 60 pacientes”, dice. “Dedico tiempo a una inyección de calidad. Realizo toda la mitigación de riesgos necesaria y supero los estándares de atención clínica “.
¿Qué Doctores Inyectan Drogas Anti-VEGF? Un total de 3,102,033 inyecciones intravítreas fueron suministradas en 2017, incluyendo afl ibercept (40%), bevacizumab (26%), ranibizumab (21%), triamcinolona (4%) y dexametasona (1%) de acuerdo a un resumen basado en 2017 y que Medicare afi rma que fue presentado en el Encuentro Virtual Anual 2020 de la Asociación Americana de Especialistas de la Retina, el 27 de julio.1 El resumen revelaba que los especialistas de la retina realizaron el 92% de las inyecciones anti-VEGF y los oftalmólogos no especializados en la retina realizaron el 4%de las inyecciones. Las cantidades de especialistas de la retina y de no especialistas de la retina que realizaron estos procedimientos no son aparentemente tan cercanamente desiguales a las cantidades de procedimientos que realizan. Un informe en la publicación de abril de Ophthalmology, utilizando afi rmaciones de Medicare de 2016, mostraba que 3,637 proveedores realizaron inyecciones anti-VEGF en 2016, incluyendo: • 71% (2,591), clasifi cados como especialistas de retina, quienes proporcionaron terapia anti-VEGF, tratamientos de la retina con láser o cirugía retinal; y • 40% (1,046), incluyendo 136 miembros de la Asociación Americana de Especialistas en la Retina (ASRS), quienes fueron proveedores híbridos, que ofrecían cirugía de catarata además de los servicios para la retina proporcionados por los especialistas de la retina.2 1. Emerson GG, Lapakkos Z, Leder HA, Mason RWH,VanderBeek BL. Medicare 2012-2017 Invitreal Injections: Certifi cation andCredentials of Providers. July 26, 2020. ASCRS 2020 Virtual Annual Meeting. Online. 2. Pandit RR, Wibbelsman TD, Considine SP, et al. Distribution and practice patterns of retina providers in the United States.Ophthalmology 2020 20:50161 6420:20:30367-5.
Continuando la evolución
El Dr. Ronald Frenkel, un especialista en retina y glaucoma en Stuart, Florida, cree que los cambios en la terapia anti-VEGF continuarán evolucionando, especialmente a medida que avanzan los esfuerzos para abordar las disparidades entre la atención y la carga del progreso de la enfermedad. “Este será un tema individualizado”, dice. “El oftalmólogo general necesitará la formación adecuada en retina. Las áreas rurales pueden tener necesidades y disponibilidad de médicos retinales ligeramente o enormemente diferentes, por lo tanto, el paciente puede ser tratado por un oftalmólogo general en esas áreas más que en otras áreas, donde los especialistas en retina pueden estar disponibles. Me siento indeciso para dibujar líneas fi rmes en la arena”.
Referencias
1. 1. Accreditation Council for Graduate Medical Education. Ophthalmology.
https://www.acgme.org/Specialties/Documents-and-Resources/pfcatid/13/Ophthalmology. Accessed 8.12.20