Presentación del caso:
En esta ocasión, presentamos el caso de una mujer de 54 años que nos consultó inicialmente por la presencia de miodesopsias en ambos ojos, resequedad ocular y leve disminución del contraste y agudeza visual de manera lenta y progresiva durante los 2 a 3 años previa la fecha de su consulta. Esta paciente no tenía antecedentes médicos de significancia fuera de HTA en tratamiento adecuado con iECAs. Niega antecedentes de DM, dislipidemias, trauma e inflamación intraocular. Carente de antecedentes familiares de glaucoma, retinosis pigmentosa o cualquier otro tipo de antecedente oftalmológico familiar.
En ese momento se hizo tratamiento satisfactorio de fotocoagulación periférica inferior por la presencia de múltiples agujeros en ambos ojos.
Seis años después, a sus 60 años, encontramos deterioro de su agudeza visual, en ese momento tenía AVsc de 20/100 en ambos ojos y AVcc de 20/40 y 20/40 respectivamente. Refracción hipermetrópica en el orden de +2.75 esf en ambos ojos. En el examen externo encontramos pigmentación moderada de la conjuntiva bulbar y limbar, gerontoxon, cámara anterior 2/4, catarata nuclear y cortical LOCS N2C2. Presión intraocular 15/16 AG, dilatación pupilar con fenilefrina y tropicamida 0.6 mm en AO. Fondo: retina aplicada a máculas y nervios ópticos dentro de parámetros normales.
Con estos hallazgos y una alta motivación para mejorar su visión cercana y lejana, se programó para cirugía de catarata bilateral secuencial asistida por láser de femtosegundo, usando como diámetro de la capsulotomía 5.0 mm en ambos ojos y con implante de LIO multifocal en enero de 2015. Procedimiento sin contratiempos. Como detalle relevante durante esa época habitualmente se hacían paracentesis de 1.00 mm a 180˚ aparte para hacer I/A bimanual y así poder hacer una aspiración minuciosa, tanto de los restos corticales posteriores como de las opacidades debajo de la cápsula anterior.
El manejo postoperatorio fue con moxifloxacina al 0.5% qid por 7 días. Acetato de prednisolona al 1% y nevanaco al 0.1% qid por 7 días, luego tid por 10 días y finalmente bid por 10 días. Los controles del día 1 y 7 transcurrieron de manera correcta y sin contratiempos. Al día 30 postoperatorio se recomendó lubricantes con carboximetilcelulosa hasta 4 veces al día o según su necesidad debido a molestias inespecíficas de la superficie ocular.
En cuanto a las pruebas funcionales se logró un adecuado resultado quirúrgico con los implantes saculares en ambos ojos y buen desempeño visual (20/20 J1 con ambos ojos) con refracción de +0.50 -0.50 x 100 del ojo derecho y de N esférico en el izquierdo.
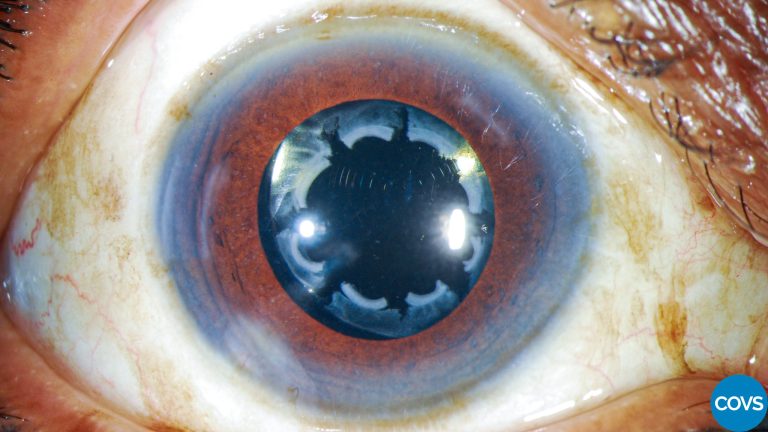
A los 40 días postoperatorios acude por inicio de dolor sostenido y fotofobia sin reacción inflamatoria en la cámara anterior ni inyección conjuntival. Tras dilatar la pupila encontramos capsulofimosis en curso y notoria opacidad de la cápsula anterior a pesar de la meticulosidad con la que se aspiraron las cortezas; se evidencia también material opaco de la cápsula anterior de manera radial.
Se inicia tratamiento analgésico y antinflamatorio con nevanaco al 0.3% tid por 15 días y lubricación con PEG/PG sin lograr mejoría de la sintomatología de dolor y fotofobia.
Se hace documentación fotográfica de ambos ojos donde se demuestra la opacidad de la cápsula anterior, contracción de la circunferencia de la capsulotomía realizada con el láser de femtosegundo y anillo fibroso de aspecto contráctil con la presencia de pliegues radiales.


Se planea hacer capsulotomía radial en 8 puntos cardinales para relajar la fuerza del efecto contráctil del reborde capsular. Tras la maniobra se logra este aspecto de rasgado bastante parecido en ambos ojos.


Transcurridos 30 días de la maniobra no solo se constata el aumento del diámetro capsular, sino también la contracción radial de los segmentos libres. No se observa cambio de la posición de los lentes en los ejes cartesianos (x,y), ni presumiblemente tampoco en el eje anteroposterior (z) debido a que no se detectó cambio refractivo medible mediante el examen funcional.


Adicionalmente, se logra el objetivo secundario de lograr la mejoría y resolución de los síntomas de dolor y fotofobia. Las pruebas de OCT macular dentro de límites normales sin signos de edema macular quístico.
Han transcurrido ocho años desde este evento y en los controles tardíos no ha habido cambios clínicos ni opacidad de la cápsula posterior. Se ha encontrado leve presencia de glistenings en ambos LIOs sin disminución de la agudeza visual objetiva.
Este caso, en particular, es el único documentado en nuestros archivos que tiene la combinación de capsulotomía con láser de femtosegundo (tamaño conocido), capsulofimosis temprana y resolución de sintomatología de dolor tras la relajación del anillo contráctil de la cápsula anterior.
Generalidades de la capsulofimosis:
La capsulofimosis, también conocida como fimosis capsular anterior, fimosis de la capsulorrexis, retracción capsular con opacificación anterior, opacificación capsular anterior, síndrome de la fimosis capsular anterior, síndrome de contracción capsular, fimosis del saco capsular y otras nomenclaturas similares se usan para describir una condición caracterizada por la contracción del diámetro de la cápsula anterior, fibrosis circular y radial que son el resultado de la metaplasia de las células epiteliales del cristalino que sufren cambios miofibroblásticos junto con la deposición de material que forma una matriz extracelular de colágeno1.
Se ha encontrado asociaciones del origen de la capsulofimosis con situaciones que alteren la permeabilidad de la barrera hematoacuosa y exposición a citoquinas2 como en la retinosis pigmentosa3, uveítis, trauma, distrofia miotónica, pseudoexfoliación capsular, retinopatía diabética, miopía elevada y síndrome de Marfán. También son potenciales causas de capsulofimosis el trauma intraquirúrgico que conduzca a la dehiscencia zonular. En casos de debilidad zonular y desbalance de las fuerzas centrífugas y centrípetas entre las hápticas de los lentes o anillos de tensión capsular y las zónulas4.
Con respecto al material de los LIOs, los lentes de silicón y PMMA se asocian a mayor contracción capsular. Entre los lentes acrílicos plegables, los hidrofóbicos se asocian a menor capsulofimosis que los hidrofílicos5,6. Entre estos últimos, los hidrofílicos con mayor contenido de agua se asocian con mayor incidencia de capsulofimosis.
En cuanto al diseño de los lentes, se conoce que el borde recto de las ópticas parecería ser un factor protector a la opacidad de la cápsula posterior, pero con respecto a la capsulofimosis hay resultados no concluyentes a pesar de existir ligera inclinación a favorecer bordes redondeados sobre los bordes rectos7.
Desde la clásica publicación de Davidson en 19937 se ha usado exitosamente el láser de Nd:YAG para hacer disparos y producir prolongaciones radiales con el fin de interrumpir la contracción circular y relajar la tensión. Hay publicaciones que soportan el uso de estas maniobras a más de 30 meses de seguimiento y encuentras que el beneficio se mantiene sin necesidad de reintervención8.
Bibliografía:
- Joo CK,Shin JA,Kim JH.Capsular opening contracture after continuous curvilinear capsulorhexis and intraocular lens implantation. J Cataract Refract Surg 1996; 22: 585–590
- Nishi O, Nishi K, Fujisawa T, et al. Effects of the cytokines on proliferation of and collagen synthesis by human lens epithelial cells. Br J Ophthalmol 1996; 80: 63– 68
- Hayashi K, Hayashi H, Matsuo K, et al. Anterior capsular contraction and intraocular lens dislocation after implant surgery in eyes with retinitis pigmentosa. Ophthalmology 1998; 105:1239 –1243
- Nishi O, Nishi K, Menapace R. Capsule-bending ring for the prevention of capsular opacification: a preliminary report. Ophthalmic Surg Lasers 1998; 29:749– 753
- Vock L, Georgopoulos M, Neumayer T et al (2007) Effect of the hydrophilicity of acrylic intraocular lens material and haptic angulation on anterior capsule opacification. Br J Ophthalmol 91:476–480
- Werner L, Pandey SK, Escobar-Gomez M et al (2000) Anterior capsular opacification: a histopathological study comparing different IOL styles. Ophthalmology 107: 463-471
- Davison JA. Capsule contraction syndrome. J Cataract Refract Surg 1993; 19: 582–589
- Ye H, Zhang J, Qian Y. Long-term follow-up of neodymium:YAG laser anterior capsulotomy for the treatment of anterior capsular phimosis. Journal of International Medical Research. 2018;46(9):3692-3697.