Por Catlin Nalley, editora colaboradora
Especialistas en córnea analizan usos más avanzados del entrecruzamiento del colágeno corneal más allá del protocolo de tratamiento actualmente aprobado en Estados Unidos.
El entrecruzamiento del colágeno corneal se ha convertido en una piedra angular en el manejo de los trastornos ectásicos de la córnea, especialmente el queratocono y la ectasia posterior a cirugía refractiva. Desde su introducción clínica, hace más de dos décadas, el procedimiento ha demostrado una eficacia constante para detener la progresión de la enfermedad al reforzar la estabilidad biomecánica de la córnea.
Sin embargo, recientemente el alcance y la sofisticación del CXL han evolucionado mucho más allá de su marco original. Los avances en la técnica, como la administración transepitelial, los protocolos acelerados y los tratamientos personalizados, están transformando los enfoques clínicos para la estabilización corneal y ampliando las posibilidades de atención al paciente. Al mismo tiempo, el creciente interés en nuevas aplicaciones clínicas apunta a un futuro terapéutico más amplio para el entrecruzamiento corneal.
Este artículo ofrece una visión general de la nueva frontera del entrecruzamiento del colágeno corneal. Desde las innovaciones técnicas hasta las indicaciones emergentes, exploramos cómo la investigación en curso y la evolución de la práctica clínica están redefiniendo el papel del CXL en la cirugía corneal contemporánea y en el manejo de las enfermedades corneales.
Evolución del CXL: técnicas actuales y emergentes
El protocolo de Dresde, introducido a principios de la década de 2000, estableció el estándar de referencia para el CXL. El procedimiento consiste en la eliminación del epitelio (“epi-off”), la instilación de riboflavina al 0,1 % durante 30 minutos, seguida de una exposición continua a luz UVA (3 mW/cm²) durante otros 30 minutos, con un total de 5,4 J/cm² de energía.¹²
En 2016, la Administración de Alimentos y Medicamentos de Estados Unidos (FDA) aprobó el sistema de CXL de Avedro (actualmente propiedad de Glaukos) para el tratamiento del queratocono progresivo y la ectasia post-LASIK, lo que marcó un momento clave en la práctica clínica. “En mi opinión, el avance reciente más impactante fue la aprobación del cross-linking por parte de la FDA”, afirma el Dr. Uri Soiberman, profesor asociado de oftalmología y director del fellowship de córnea en el Wilmer Eye Institute de Johns Hopkins Medicine. “Fue un hito muy importante para los clínicos en Estados Unidos. Amplió nuestra capacidad de ayudar a los pacientes de una manera significativa”.
“El queratocono solía considerarse una enfermedad rara, pero ahora sabemos que es mucho más frecuente y, lo que es más importante, afecta a personas desde edades tempranas”, continúa. “Por lo tanto, la intervención precoz es fundamental para prevenir su progresión, que podría requerir tratamientos más invasivos, como los trasplantes de córnea, que seguimos realizando, pero con mucha menor frecuencia”.
El Dr. Soiberman señala además que la disponibilidad del CXL, junto con los avances en las tecnologías de lentes de contacto, ha contribuido a una disminución apreciable de los procedimientos de queratoplastia. Esto coincide con datos a largo plazo provenientes de Europa, donde la adopción temprana del CXL se ha correlacionado con una reducción en las tasas de trasplante de córnea en pacientes con queratocono. 3
- CXL transepitelial (epi-on). Los esfuerzos de investigación en torno al CXL se han centrado en mejorar la seguridad, la eficacia y la comodidad del paciente, al tiempo que se preserva su indicación principal: detener la progresión de las ectasias corneales. Una de las innovaciones más significativas ha sido el desarrollo de técnicas transepiteliales o “epi-on”.
“El protocolo de Dresde sentó las bases de todo lo que hacemos hoy”, señala la Dra. Andrea Blitzer, especialista en córnea y directora asociada del programa de residencia en oftalmología de NYU Langone Health en la ciudad de Nueva York. “Cuenta con sólidos datos a largo plazo y una eficacia comprobada; sin embargo, no está exento de inconvenientes. Es un procedimiento prolongado que requiere la eliminación del epitelio, lo que genera molestias, retraso en la cicatrización y riesgo de infección”.
Estas limitaciones impulsaron el desarrollo de los protocolos epi-on, que conservan la barrera protectora del epitelio. Al preservar el epitelio, el CXL epi-on ofrece mayor comodidad para el paciente, menor riesgo de infección y una recuperación más rápida.
El perfil de seguridad mejorado del CXL epi-on lo hace especialmente valioso para tratar pacientes con córneas delgadas, que pueden no cumplir los criterios de grosor estándar (normalmente ≥400 µm) requeridos para el CXL epi-off.
“Hasta ahora, el manejo de córneas más delgadas solía implicar el uso de técnicas fuera de indicación (por ejemplo, el protocolo sub-400 o el cross-linking asistido con lente de contacto)”, explica el Dr. Soiberman. “La disponibilidad de tratamientos epi-on representará un gran avance para manejar a estos pacientes de forma más segura y con mayor confianza”.
Uno de los sistemas transepiteliales actualmente en desarrollo es EpiSmart (Epion Therapeutics, anteriormente CXL Ophthalmics), que permite tratamientos bilaterales simultáneos con epitelio intacto. El sistema inicial se evaluó en los ensayos clínicos CXLUSA, iniciados en 2009 y realizados en 17 centros de investigación en Estados Unidos. Según el Dr. William Trattler, cirujano refractivo, corneal y de cataratas del Center for Excellence in Eye Care de Miami, los primeros procedimientos de CXL epi-on se realizaron en mayo de 2010. Él ayudó a diseñar el protocolo del ensayo y a coordinar la selección de los centros.
“Este ensayo fue un punto de inflexión”, recuerda. “Demostramos que el cross-linking bilateral con epitelio intacto el mismo día podía lograr resultados equivalentes con menos complicaciones. La mayoría de nuestros pacientes regresó al trabajo al día siguiente”.
Más recientemente, se completó un estudio de fase II para la FDA. El ensayo prospectivo, aleatorizado y controlado incluyó a 2.228 pacientes, de los cuales 1.922 tenían diagnóstico de queratocono. El criterio principal de valoración fue la agudeza visual corregida a distancia (CDVA). Los criterios secundarios incluyeron UCVA, Kmax y grosor corneal mínimo. ⁴
“El cross-linking epi-on con EpiSmart produjo mejoras medias en la CDVA, la UCVA y el Kmax tanto a los seis como a los doce meses, además de un excelente perfil de seguridad y eficacia en sujetos con queratocono, con pocos efectos adversos significativos”, según los autores del estudio.
Para validar aún más la plataforma, actualmente se desarrollan dos estudios de fase III simultáneos —los ensayos Apricity—. Estos ensayos aleatorizados, enmascarados y controlados con placebo incluirán hasta 800 pacientes en más de 20 centros de Estados Unidos, incluidos niños desde los 8 años que cumplan los criterios clínicos. Cabe destacar que el protocolo permite el tratamiento bilateral simultáneo cuando está indicado.⁵
Otra plataforma actualmente en investigación es el sistema iLink. En octubre de 2024, Glaukos anunció que su segundo ensayo confirmatorio de fase III para Epioxa alcanzó con éxito su criterio principal de eficacia, demostrando una mejora clínica y estadísticamente significativa en la curvatura corneal máxima (Kmax) a los 12 meses en comparación con el grupo placebo. El grupo tratado con Epioxa mostró un aplanamiento corneal medible, lo que sugiere un efecto terapéutico para detener o revertir los cambios ectásicos.⁶
En febrero de 2025, la FDA emitió una notificación “Day 74”, confirmando que la solicitud de nuevo fármaco de Glaukos para Epioxa estaba suficientemente completa para continuar con la revisión completa. La agencia fijó como fecha objetivo bajo la ley PDUFA el 20 de octubre de 2025 para completar la revisión, lo que sugiere una posible introducción en el mercado dentro de ese mismo año si se aprueba.
Se espera que la FDA apruebe los dispositivos de cross-linking epi-on en un futuro cercano, y los expertos consideran que este avance podría transformar significativamente el estándar de atención del queratocono.
“Creo que, una vez que el epi-on esté disponible, no esperaremos a que la enfermedad progrese”, afirma el Dr. Trattler. “Simplemente trataremos a los pacientes en el momento del diagnóstico, igual que tratamos el glaucoma”. Este enfoque proactivo refleja la creciente confianza en la seguridad y eficacia del CXL transepitelial y se alinea con una tendencia hacia la intervención temprana para prevenir la pérdida irreversible de visión.
CXL pulsado y acelerado. Los avances en el entrecruzamiento continúan centrándose en optimizar la eficiencia del tratamiento y mejorar la experiencia del paciente sin comprometer la eficacia. Un avance importante ha sido reconocer el papel del oxígeno en el CXL, según el Dr. Trattler. “El protocolo tradicional de Dresde utiliza luz UV continua durante 30 minutos tras retirar el epitelio y saturar la córnea con riboflavina. Sin embargo, la luz continua agota rápidamente el oxígeno, lo que reduce la eficacia del entrecruzamiento”, señala. “En parte, por eso algunos pacientes aún requieren retratamiento”.
Para superar esta limitación, los investigadores introdujeron enfoques de luz pulsada. “Los protocolos actualizados aplican luz UV pulsada, 15 segundos encendida y 15 segundos apagada, lo que reduce la energía total, pero permite que el oxígeno se reponga, haciendo el tratamiento más eficiente y eficaz”, explica el Dr. Trattler. Añade que las tecnologías más recientes también utilizan luz pulsada: “El próximo dispositivo de Glaukos emplea un patrón de pulsación de un segundo encendido y un segundo apagado, además de oxígeno suplementario administrado mediante mascarilla para mejorar aún más la disponibilidad de oxígeno”.
Esta comprensión del papel del oxígeno también ha dado lugar a protocolos que incorporan oxígeno suplementario durante el CXL para potenciar el endurecimiento biomecánico. “La disponibilidad de oxígeno es clave: se puede aumentar la concentración de oxígeno alrededor de la córnea, pulsar la luz para permitir la recuperación del oxígeno o hacer ambas cosas”, afirma el Dr. Trattler.
Paralelamente a los enfoques pulsados, también se han desarrollado protocolos de CXL acelerado (ACXL) para reducir el tiempo de tratamiento manteniendo una entrega energética suficiente. En lugar de utilizar 3 mW/cm² durante 30 minutos, los protocolos acelerados aplican intensidades UVA más altas durante periodos más cortos, logrando la misma fluencia total de 5,4 J/cm².
“El dispositivo de Glaukos será un tratamiento acelerado, de mayor energía y administrado en menos tiempo”, afirma el Dr. Trattler. “Algunos ensayos clínicos muestran resultados similares al entrecruzamiento tradicional, pero el panorama sigue siendo mixto. Evidentemente, los tiempos de tratamiento más cortos mejoran el flujo de trabajo clínico”. Sin embargo, advierte que aún se necesitan más estudios a largo plazo.
“En este momento, en Estados Unidos solo tenemos acceso al protocolo tradicional de 3 mW/cm² durante 30 minutos”, añade. “Habrá que ver cómo se comparan a largo plazo los resultados del protocolo acelerado. Nos estamos moviendo hacia tratamientos menos invasivos, con recuperación más rápida y menor riesgo, lo cual es excelente, pero todavía necesitamos más datos sobre su equivalencia”.
A medida que la tecnología avanza, la combinación de administración energética acelerada, exposición UV pulsada y oxígeno suplementario ofrece un gran potencial, especialmente para ampliar el uso de los protocolos epi-on y reducir la necesidad de retratamiento. Según el Dr. Trattler, en los próximos dos años un sistema capaz de realizar entrecruzamiento bilateral simultáneo con luz pulsada podría ampliar aún más las opciones terapéuticas para pacientes con queratocono. Los ensayos clínicos actuales y futuros serán esenciales para confirmar la seguridad y eficacia a largo plazo de estos enfoques de nueva generación.
CXL personalizado. La evolución del entrecruzamiento ha dado lugar a un número creciente de técnicas especializadas que buscan individualizar el tratamiento, mejorar los resultados y ampliar el acceso, especialmente para pacientes con anatomía compleja o perfiles de enfermedad más avanzados. Una de las vías más prometedoras es el entrecruzamiento personalizado o guiado por topografía. Este enfoque utiliza imágenes corneales para identificar áreas de debilidad biomecánica y aplicar selectivamente la energía de entrecruzamiento, lo que podría ofrecer tanto estabilización como mejora visual.
“Actualmente hay mucho entusiasmo en el campo”, señala el Dr. Blitzer. “Un área que me entusiasma especialmente es el entrecruzamiento personalizado, adaptado a la córnea de cada paciente. A medida que aprendemos más sobre la biomecánica corneal, estamos mejorando en el uso de técnicas guiadas por tomografía para dirigir con precisión las zonas de debilidad y preservar el tejido sano. Esto no solo ayuda a estabilizar la córnea, sino que también tiene el potencial de mejorar la agudeza visual tras el tratamiento”.
Según el Dr. Blitzer, estas innovaciones reflejan una tendencia más amplia en oftalmología hacia enfoques de atención más personalizados. “Si podemos mantener el efecto estabilizador del entrecruzamiento tradicional y, al mismo tiempo, mejorar los resultados visuales, sería un gran avance, especialmente para pacientes que tienen dificultades con gafas o lentes de contacto convencionales”.
El Dr. Soiberman coincide: “Los tratamientos de entrecruzamiento personalizados están en desarrollo. Buscan no solo estabilizar la enfermedad, sino también remodelar la córnea y potencialmente mejorar los resultados visuales. Los resultados iniciales son prometedores, pero necesitamos más datos a largo plazo”.
El entrecruzamiento también se utiliza cada vez más en combinación con otros procedimientos, especialmente queratectomía fotorrefractiva (PRK), para corregir el error refractivo mientras se estabiliza el queratocono. Este enfoque, descrito por primera vez en el Protocolo de Atenas, es especialmente útil en pacientes con enfermedad leve.
“Esto se está volviendo cada vez más común, especialmente en pacientes con queratocono leve y enfermedad estable”, afirma el Dr. Soiberman. Sin embargo, advierte que este enfoque no es adecuado para todos los pacientes. “Implica eliminar tejido en una condición donde el tejido ya es delgado. Es necesario que la enfermedad sea relativamente leve y seleccionar cuidadosamente a los pacientes. Las expectativas también son importantes: los pacientes deben entender que aún pueden experimentar imágenes fantasma o menor sensibilidad al contraste. Pero para el candidato adecuado, estos tratamientos pueden reducir la dependencia de lentes de contacto”.
El Dr. Trattler coincide, aunque añade una advertencia sobre el momento adecuado del procedimiento. “Cuando PRK y cross-linking se realizan simultáneamente, algunos pacientes pueden desarrollar haze corneal. Yo prefiero realizar primero el entrecruzamiento y permitir que la córnea mejore, aplanándose y remodelándose con el tiempo. Después de dos a cinco años, cuando la córnea es menos irregular, es más fácil realizar procedimientos con láser. Una precaución es que los efectos del entrecruzamiento continúan progresando durante muchos años. Si se realiza PRK demasiado pronto o de forma agresiva, existe el riesgo de un aplanamiento excesivo con el tiempo, lo que puede afectar la visión. El momento adecuado y la selección del paciente son fundamentales”.
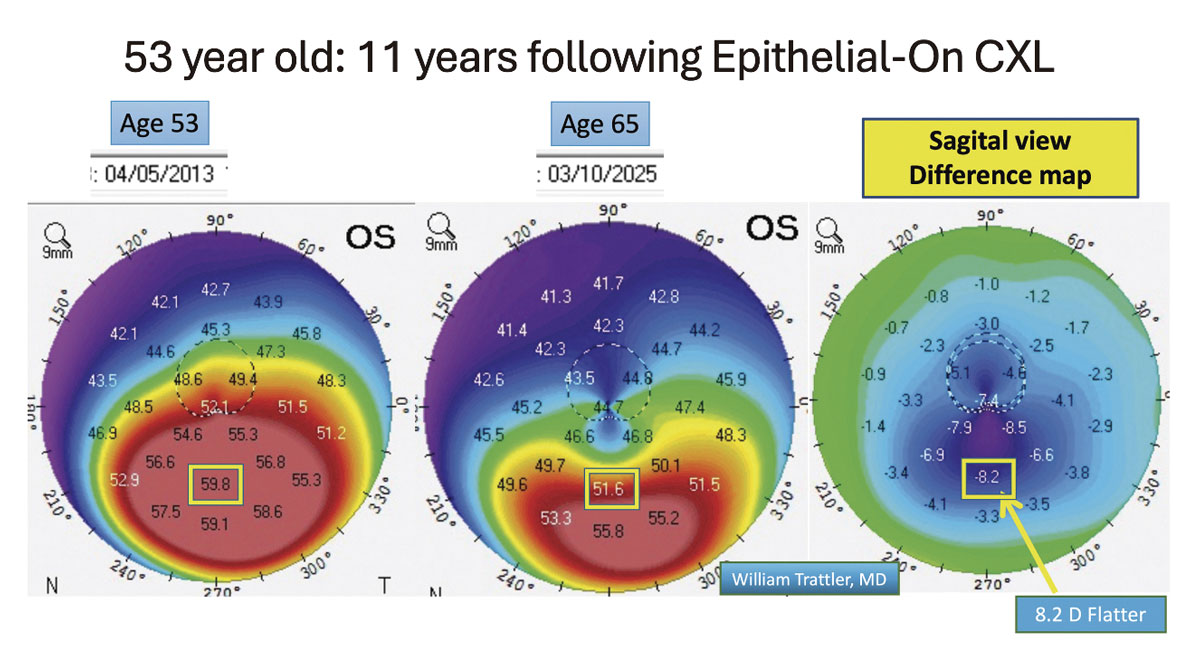
Figura 1. Paciente de 53 años con queratocono sometido a entrecruzamiento corneal con epitelio intacto (epi-on) con luz pulsada (15 segundos encendida, 15 segundos apagada) durante 30 minutos como parte del ensayo clínico CXLUSA en 2013. El mapa de diferencias muestra que, a los 65 años, se observa una mejora significativa en la forma corneal.
Foto: William Trattler, MD.
Ampliación de las aplicaciones clínicas
Más allá de optimizar las técnicas para el queratocono y otros trastornos ectásicos, el entrecruzamiento del colágeno corneal se está explorando actualmente para una serie de aplicaciones clínicas adicionales. “El entrecruzamiento corneal fortalece el estroma corneal, lo que obviamente es útil para tratar la ectasia. Pero un tejido corneal más fuerte puede tener beneficios adicionales”, afirma la Dra. Blitzer. “Un área que me parece especialmente interesante es la queratitis infecciosa, una de las principales causas de ceguera y trasplantes de córnea en todo el mundo. Existe una necesidad real de terapias adicionales más allá de los tratamientos antimicrobianos tradicionales”.
Esto es particularmente relevante en entornos con recursos limitados, donde el acceso a antibióticos fortificados es restringido, o en casos de infecciones recalcitrantes y melting corneal, en los que se requiere con urgencia una estabilización estructural, señala la Dra. Blitzer. Aun así, el CXL para la queratitis infecciosa sigue en fase exploratoria. “Los resultados hasta ahora son prometedores, pero aún no lo he integrado en mi propia práctica”, explica. “Su potencial varía según el contexto y todavía estamos determinando cómo encaja dentro de nuestros algoritmos de tratamiento”.
El Dr. Soiberman describe de forma similar su uso en casos bacterianos difíciles como una “opción viable cuando los tratamientos convencionales fallan”, aunque advierte que la evidencia sigue siendo inconclusa, especialmente en infecciones fúngicas o por Acanthamoeba. “Es difícil afirmar si realmente es superior al tratamiento tradicional, ya que no contamos con datos comparativos sólidos. Su eficacia frente a infecciones fúngicas o por Acanthamoeba es más cuestionable. La literatura al respecto es mixta”, añade. Además, ambos especialistas enfatizan la necesidad de precaución en pacientes con infección por virus del herpes simple conocida o sospechada, ya que la luz ultravioleta puede reactivar infecciones latentes.
El entrecruzamiento corneal también se está investigando como posible tratamiento para la queratopatía bullosa, con el objetivo de evitar el trasplante de córnea. Al aumentar la rigidez del estroma mediante la formación de enlaces cruzados de colágeno, el CXL puede reducir el edema corneal y mejorar la comodidad del paciente. La arquitectura estromal reforzada dificulta la acumulación de líquido, lo que disminuye la hinchazón.
Los estudios han demostrado que los pacientes con queratopatía bullosa experimentaron un alivio notable de los síntomas y una reducción del edema tras el CXL. Sin embargo, estas mejoras suelen ser temporales y los beneficios generalmente disminuyen alrededor de tres meses después del tratamiento. ⁸ Esto sugiere que, aunque el CXL puede ofrecer alivio a corto plazo, su eficacia a largo plazo en la queratopatía bullosa sigue siendo limitada y requiere más estudios.
Mirando hacia el futuro: el futuro del CXL
A medida que el entrecruzamiento corneal sigue avanzando, los expertos prevén un futuro definido por la personalización, la ampliación de las indicaciones y métodos de aplicación menos invasivos. “Durante mucho tiempo, hemos dependido de un único protocolo estandarizado, que es excelente, pero siempre ha habido margen para el perfeccionamiento y la personalización”, señala la Dra. Blitzer.
Al compartir su visión del futuro, la Dra. Blitzer afirma: “Creo que seguiremos avanzando hacia una atención más personalizada, utilizando el análisis tomográfico para guiar el entrecruzamiento personalizado. Al mismo tiempo, veremos el desarrollo de protocolos más seguros y eficaces, como las técnicas epi-on, gracias a las nuevas formulaciones de riboflavina que penetran más fácilmente en la córnea. El objetivo es un tratamiento más rápido sin reducir la eficacia”.
“Me entusiasma especialmente la ampliación de las aplicaciones del entrecruzamiento, como en la queratitis infecciosa, las úlceras corneales y la queratopatía ampollosa”, añade. “Apenas estamos empezando a comprender los beneficios de fortalecer el estroma corneal”.
El Dr. Soiberman se hace eco de este optimismo: “A menudo digo que este es el mejor momento de la historia para ser paciente con queratocono”, afirma. “Hace veinte años, ninguna de estas opciones estaba disponible”. También destaca los avances más allá de las innovaciones procedimentales, señalando un creciente interés en las terapias farmacéuticas. “Mi laboratorio, por ejemplo, está desarrollando gotas tópicas para el queratocono”, señala. “No estamos solos: otra empresa está trabajando en un producto que se ha mostrado prometedor para aplanar los conos con gotas oftálmicas”.
Lo que comenzó como un procedimiento altamente especializado para una población de pacientes específica se está convirtiendo ahora en una herramienta fundamental en el tratamiento de las enfermedades de la córnea, con un potencial cada vez mayor para una aplicación más amplia y mejores resultados para los pacientes. “El entrecruzamiento corneal comenzó como un procedimiento especializado para una afección poco común, realizado principalmente por especialistas en córnea”, concluye el Dr. Blitzer. “Ahora, estamos viendo cómo se expande a un uso clínico más amplio. Es un gran ejemplo de cómo una tecnología antigua se vuelve nueva de nuevo. Es un momento muy emocionante para participar en este campo”.
El Dr. Soiberman recibió el premio Physician-Scientist Award de Research to Prevent Blindness, que financia su investigación sobre el queratocono. El Dr. Trattler es consultor de Glaukos y Oculus, y es consultor y tiene intereses económicos en EpiOn. El Dr. Blitzer no tiene nada relevante que declarar.
Referencias:
Blitzer, A. (s. f.). What’s next for corneal cross-linking. Review of Ophthalmology. https://www.reviewofophthalmology.com/article/whats-next-for-corneal-crosslinking
Wollensak G, Spoerl E, Seiler T. Riboflavin/ultraviolet-A–induced collagen crosslinking for the treatment of keratoconus. Am J Ophthalmol 2003;135:5:620–627.
Hafezi F, Kling S, Hafezi NL, et al. Corneal cross-linking. Prog Retin Eye Res 2025;104:101322.
Hagem AM, Thorsrud A, Sæthre M, et al. Dramatic reduction in corneal transplants for keratoconus 15 years after the introduction of corneal collagen crosslinking. Cornea 2024;43:4:437-442.
Epstein RJ, Belin MW, Gravemann D, Littner R, Rubinfeld RS. EpiSmart crosslinking for keratoconus: A Phase 2 study. Cornea 2023;42:7:858-866.
Epion Therapeutics initiates Phase 3 clinical trials for minimally-invasive keratoconus treatment. https://www.businesswire.com/news/home/20231031731171/en/Epion-Therapeutics-Initiates-Phase-3-Clinical-Trials-for-Minimally-Invasive-Keratoconus-Treatment. Accessed August 8, 2025.
Glaukos announces positive topline outcomes in Phase 3 confirmatory trial for Epioxa, achieving primary efficacy endpoint and demonstrating favorable tolerability and safety. https://www.businesswire.com/news/home/20241016373490/en/Glaukos-Announces-Positive-Topline-Outcomes-in-Phase-3-Confirmatory-Trial-for-Epioxa-Achieving-Primary-Efficacy-Endpoint-and-Demonstrating-Favorable-Tolerability-and-Safety. Accessed August 8, 2025.
Glaukos Announces FDA Acceptance of NDA Submission for Epioxa. https://www.businesswire.com/news/home/20250224038650/en/Glaukos-Announces-FDA-Acceptance-of-NDA-Submission-for-Epioxa. Accessed August 5, 2025.
Naranjo A, Manche EE. A comprehensive review on corneal crosslinking. Taiwan J Ophthalmol 2024;14:1:44-49.



